Összefoglaló közlemények / Review
Frequency of iron deficiency anemia in inflammatorybowel disease
Summary
Summary Introduction: A leading cause of iron deficiency anemia is inflammatory bowel disease, and it’s often an untreated complication that impair quality of life. It’s often accompanied by mild symptoms (fatigue, lethargy), in severe cases dyspnoea and mental disorders can occur. Anemia develops through several pathomechanisms, so, it’s recommended to clarify the underlying pathological processes.Aim: We examined the incidence of anemia/iron metabolic disorders, whether they occur more frequently during disease activity than at remission, and whether there is a significant difference between laboratory parameters and the incidence of anemia and iron metabolism abnormalities in two hospitals treating patients with different degrees of severity.
Bevezetés: A gyulladásos bélbetegség a vashiányos anémia egyik leggyakoribb okozója. Gyakran nem kezelt szövődmény, amely a betegek életminőségét rontja. Bár gyakran enyhe tünetekkel jár, mint a fáradtság és a levertség, azonban súlyosabb esetben gyakran jár dyspnoéval, és akár pszichés zavarokkal is. Mivel az anémia több patomechanizmus útján alakul ki, a diagnózis felállítása mellett ajánlott a háttérben megbúvó patológiai folyamatokat tisztázni.
Célkitűzés: Tanulmányunkban az anémia és a vasanyagcsere-zavarral járó állapotok gyakoriságát vizsgáljuk, továbbá hogy gyakrabban fordulnak-e elő a betegség aktivitásakor, mint nyugalomban, illetve hogy két, elviekben eltérő súlyosságú betegeket kezelő centrumban szignifikáns különbség van-e a laborparaméterek és az anémia/vasanyagcsere eltérésekkel járó állapotok gyakorisága között.
Módszer: Prospektíve vizsgáltuk a járóbeteg-ambulanciákon megjelenő gyulladásos bélbetegek szérum-vasionértékét, a teljes vaskötő kapacitást, a ferritin-, a hemoglobin- és a transzferrinszintet, a transzferrinszaturációt, a hematokritet, a thrombocytaszámot. A betegség aktivitását a CRP (C-reaktív protein) alapján határoztuk meg.
Eredmények: Tanulmányunkban az anémia gyakorisága 26,6% volt betegeink között, míg tisztán vashiányos anémia 9%-ban fordult elő, azonban az esetek kétharmadában az anémia a vasanyagcserében fellépő zavar miatt alakult ki. A biológiai centrumban gondozott betegek körében gyakrabban fordul elő anémia (p<0,001), és vashiányos anémia is (p<0,001). A magas CRP-szinttel jellemzett gyulladásos aktivitás esetén szignifikánsan gyakoribb volt a súlyos vérszegénység előfordulása (p<0,001).
Következtetések: Eredményeink alapján az anémia/vashiányos anémia a gyulladásos bélbetegségek gyakori szövődménye, és aktivitásával korrelál. Gyakrabban fordul elő súlyosabb betegeket gondozó biológiai centrumban, mint kórházi ambulancián. Az anémia rendezésének és a vaspótlásnak kiemelt szerepe kell hogy legyen a gyulladásos bélbetegek gondozása során, amely csökkentheti a betegek tüneteit, és javíthatja az életminőségüket.
A gyulladásos bélbetegség (inflammatory bowel disease [IBD]: Crohn-betegség, colitis ulcerosa) remissziókkal és relapszusokkal tarkított, immunmediált, krónikus lefolyású állapot, amely a betegségben szenvedő egyének életminőségét sok tényező által rontja, és állandó testi és lelki nyomást gyakorol rájuk. Köszönhetően azonban az egyre szélesedő terápiás palettának, a klinikai tünetmentességen túl a komplett nyálkahártya-gyógyulást és a mély remissziót a páciensek egyre nagyobb arányban érik el, elfeledkezve ezáltal a jelenleg még nem gyógyítható alapbetegségükről.
A vashiányos anémia (iron deficiency anemia, IDA) számos ok talaján kialakulhat, és az alapbetegséghez társulva rontja a beteg állapotát, gyakran még akkor is csökkent napi terhelhetőséget eredményezve, amikor nem nyilvánvaló, hogy fellángolt a bélbetegség. Az IDA előfordulhat az IBD bármelyik stádiumában, és akár lehet a betegség első tünete is.
Kifejezetten gyakori krónikus aktivitás mellett, de találkozhatunk vele aktivitásra utaló klinikai tünetek nélkül is. Ilyenkor az IDA diagnózis felveti a tünetmentesen zajló, a háttérben szubklinikusan megbúvó gyulladás és mucosakárosodás lehetőségét. Emellett tartós, a bél állapotát és funkcióját hosszú távon károsító krónikus aktivitás játszhat szerepet, mint funkcionális vashiány. A vashiányos anémiában és gyulladásos bélbetegségben is szenvedők pszichés és mentális életminősége is rosszabb, mint a normális vasszinttel rendelkező betegeké (1). Az IDA alapbetegségtől függetlenül csökkenti a terhelhetőséget, és alacsonyabb fizikai aktivitást eredményez (2). IBD-ben az IDA a súlyosabb lefolyás prognosztikai tényezője: emelkedett a hospitalizációs és a mortalitási rizikó a vashiányos betegek között (3).
A vashiányos anémia egyik leggyakoribb gasztroenterológiai oka az IBD a daganatos megbetegedések mellett. A vashiány azonban nem mindig jár együtt anémiával, és bár a tünetek kevésbé súlyosak, a látens forma is gyakran okoz panaszokat, és a betegek életszínvonalát rontja. Együtt járhat fáradékonysággal, csökkent szellemi teljesítőképességgel, koncentrálási nehézségekkel, fejfájással, hajhullással, izom- és ízületi panaszokkal, dyspnoéval, szédüléssel, pruritusszal, alvási és pszichés zavarokkal (4).
Az összes, gyulladásos bélbetegségben szenvedő betegnél vizsgálni kell az anémia meglétét, és a gyulladásos paraméterek mellett ezeket is rendszeres időközökben monitorozni kell az aktivitás és a gyógykezelés típusának függvényében 1-6 havonta.
Az alábbi paraméterek ellenőrzése szükséges rutinszerűen az IBD gondozása során az anémia típusának meghatározására: szérumhemoglobin, szérumvas, szérumferritin, transzferrinszaturáció, a vörösvértestek szélességének eloszlása (RDW), átlagos corpuscularis térfogat (MCV). Mivel a betegnél B12-vitamin- vagy folsavhiány miatt is kialakulhat anémia (pl. kiterjedt vékonybél-reszekció után; Salazopyrin, methotrexat vagy azatioprin szedése esetén), legalább évente egyszer ajánlott a mérésük szérumból (5). Fontos kiegészítő adattal szolgál a retikulocytaszám meghatározása is.
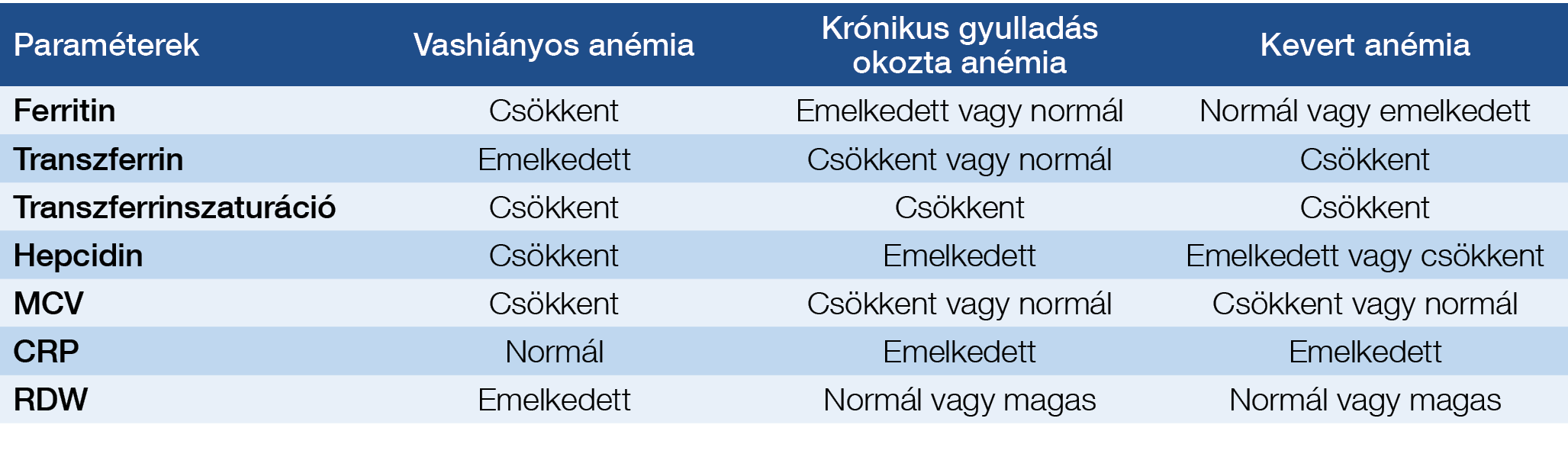
Az IBD-hez társuló, vasanyagcserével kapcsolatban kialakuló vérszegénység típusai: vashiányos anémia, krónikus gyulladáshoz társuló anémia és kevert jellegű anémia. Ezek általában jól elkülöníthetőek a laborparaméterek alapján (1. táblázat) (6).
1. táblázat: A vasanyagcserével kapcsoltos vérszegénységek elkülönítése
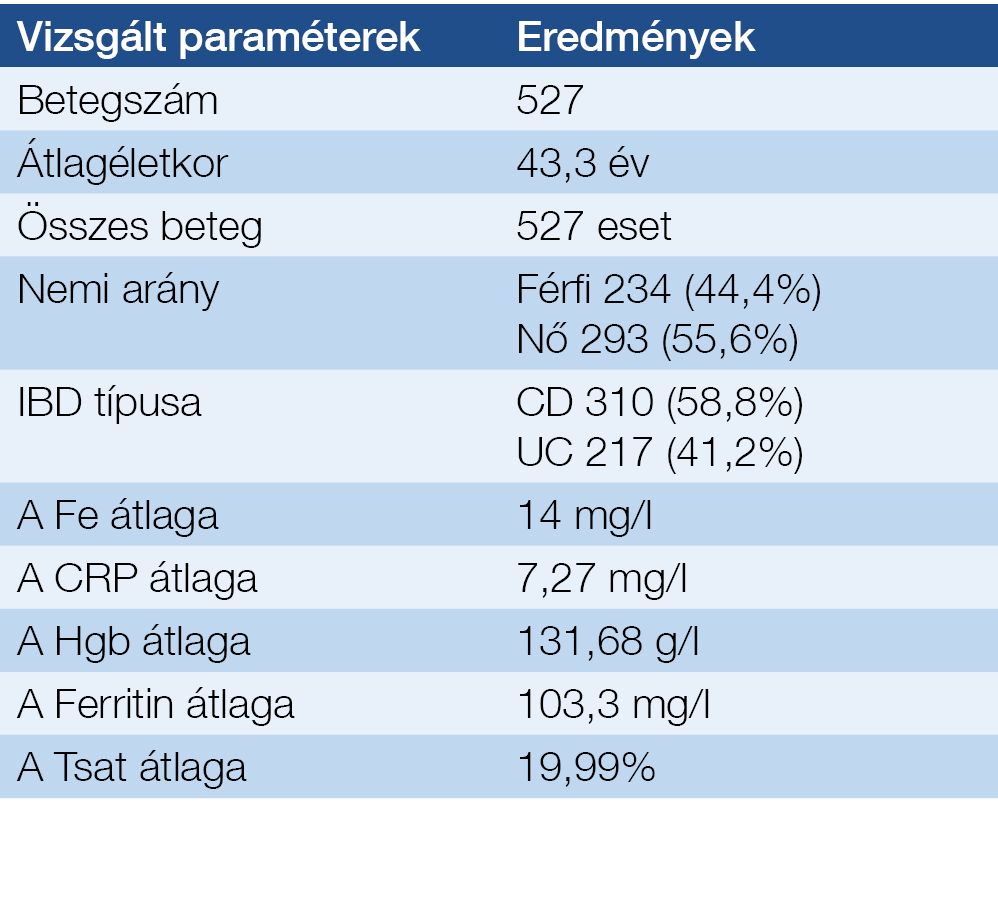
2. táblázat: A biológiai centrum betegeinek adatai
Bár minden, IBD-s betegeket gondozó gasztroenterológus elméletileg tisztában van a fentiekkel, nagyon kevés adat áll rendelkezésre a fenti állapotok előfordulási gyakoriságát illetően a magyar betegek körében, főként nagyobb esetszámú tanulmányra alapozva.
Tanulmányunkban célul tűztük ki, hogy felmérjük a különböző típusú anémiák gyakoriságát és súlyosságát gyulladásos bélbetegek között egy egyetemi biológiai centrum és egy megyei kórház beteganyagára alapozva. Arra voltunk kíváncsiak, hogy a betegek között milyen gyakorisággal fordul elő látens vashiány, különböző típusú anémia a gyulladásos aktivitás függvényében. Megvizsgáltuk, hogy Crohn-betegségben és colitis ulcerosában eltérő-e az anémia/vashiányos anémia előfordulása. Kíváncsiak voltunk arra is, hogy a két centrumban milyen gyakorisággal fordult elő orális, illetve vénás vaspótlás.
Módszerek
A Szegedi Tudományegyetem I. számú Belgyógyászati Klinikáján és a Békés Megyei Központi Kórház Dr. Réthy Pál Tagkórházában gyűjtött adatok alapján felnőtt, IBD-ben szenvedő járóbetegeket vizsgáltunk, akik 2019 szeptemberétől 2020 májusáig jelentek meg az ambulancián. A fenti időszakban, a két intézetben megjelenő összes ambuláns gyulladásos bélbeteget válogatás nélkül, prospektív módon bevontuk a tanulmányba, akiknél vérvétel történt a gondozás részeként. Az IBD diagnózisa endoszkópos és szövettani vizsgálat alapján lett felállítva minimum 3 hónappal a tanulmány kezdete előtt. Kigyűjtöttük a betegek szérumban mérhető vasionértékét, a teljes vaskötő kapacitást, a ferritin- és transzferrinszintet, a transzferrinszaturációt, a hemoglobinszintet, a hematokritet és a thrombocytaszámot valamennyi esetben. Az IBD gyulladásos aktivitását a CRP alapján határoztuk meg, és a 10 mg/l feletti értéket tekintettük aktív IBD-nek. Szándékosan a normál érték kétszeresével kalkuláltunk, úgy gondoltuk, hogy így jobban elválaszthatók a biztosan aktív és inaktív betegek.
Elsőként azt vizsgáltuk, hogy adataink alapján mennyire gyakori az anémia, a látens vashiány, és a vashiányos/gyulladásos/kevert anémia előfordulása gyulladásos bélbetegek körében.
Az anémia diagnózisának felállításakor a WHO kritériumait alkalmaztuk (felnőtt nő <120 g/l, felnőtt férfi <130 g/l). Az anémiát felosztottuk enyhe és súlyos formára: enyhe esetben a Hb-szint 100 g/l feletti, míg súlyos esetben 100 g/l alatti. Másodsorban felmértük, hogy a bélbetegség aktuális gyulladásos aktivitása és az anémia között van-e korreláció, gyakoribb és súlyosabb-e az anémia aktív IBD esetén. Végezetül összehasonlítottuk az elvileg súlyosabb betegeket ellátó biológiai centrum és a kórház beteganyagát a vasanyagcsere-paraméterek és az anémia gyakoriságát illetően.
Eredmények
A két intézményből összesen 719 beteget vontunk be. Közülük 527 az SZTE I. sz. Belgyógyászati Klinikáján (44,4% férfi, átlagéletkor 43 év), és 192 beteg a Békés Megyei kórházban (46,4% férfi, átlagéletkor 54 év) jelent meg ambuláns rendelésen. Az SZTE betegeinek adatait a 2. táblázat mutatja.
A 719 betegből 191-nek volt anémiája (26,6%). Az anémia megoszlása: enyhe anémia 163 (az összes anémia 85%-a), súlyos anémia 29 (15%). Az összes gyulladásos bélbeteg 4,0%-ának volt súlyos anémiája, amely az ECCO ajánlása alapján a vénás vaskezelés abszolút indikációja (7). A súlyos anémia szignifikánsan gyakoribb volt a szegedi biológiai centrum betegei között (p<0,05).
Alacsony szérumvasértéket 219 beteg esetében észleltünk (30,4%).
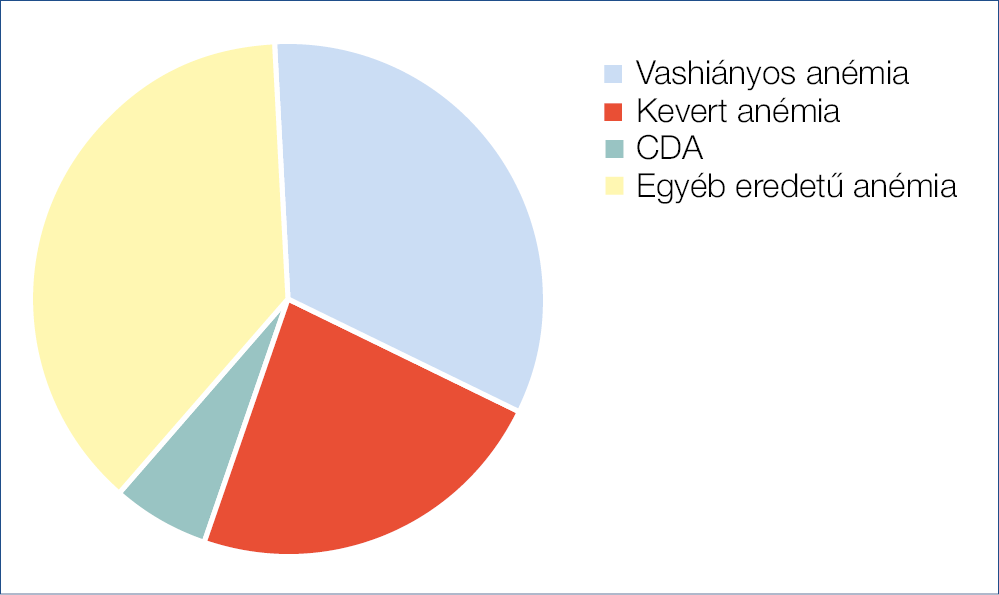
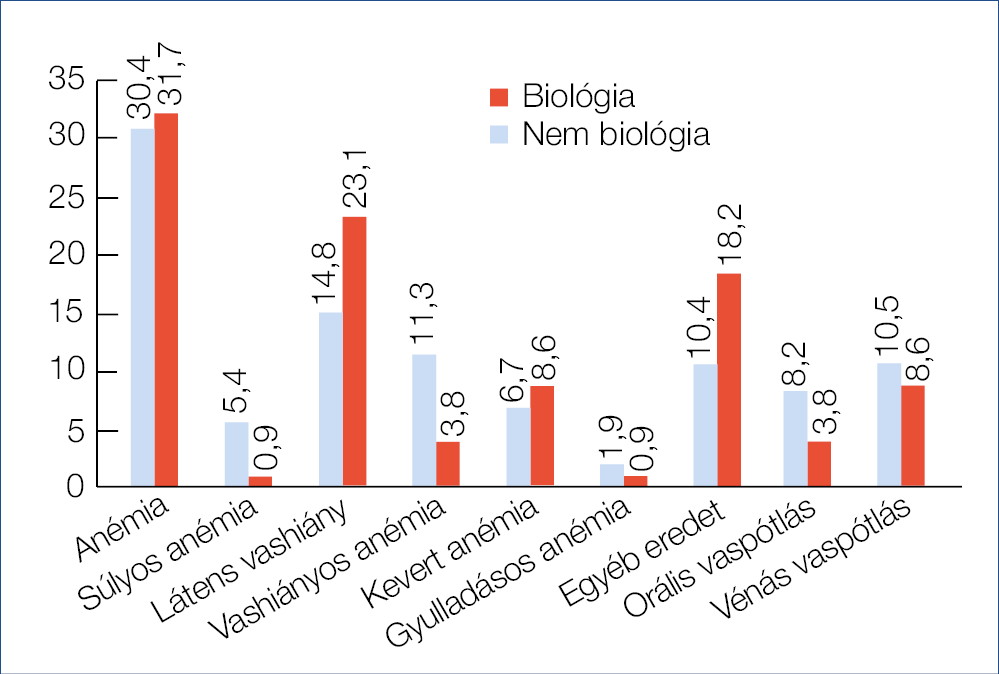
Közülük 101 beteg esetében igazolódott anémiával nem járó látens vashiány, amely a betegek közel 15 százalékát érintette. A látens vashiány szignifikánsan gyakoribb volt a békéscsabai betegek között (p<0,05). 63 betegnek volt vashiányos anémiája (8,8%), a biológiai centrumban az összes beteg 11,3%-ának, a nem biológiai centrumban csupán 3,8%-ának (p<0,05). 11 betegnek volt krónikus gyulladáshoz társuló vashiányos anémiája (6%), és 44 betegnek kevert eredetű anémiája (22,2%). A laborparaméterek alapján az anémiában szenvedő betegek 34%-ánál (54 páciens) vasanyagcserétől függetlenül alakult ki a vérszegénység, míg 66%-ban vashiánnyal összefüggésben. A gyulladásos bélbetegekben észlelt anémiák típus szerinti megoszlását kördiagramon ábrázoltuk (1. ábra).Számszakilag nagyobb arányban történt orális és vénás vaspótlás a biológiai centrum betegei között, de a különbség nem volt szignifikáns. A szegedi és a békéscsabai centrum adatainak összehasonlítását a 2. ábra mutatja.
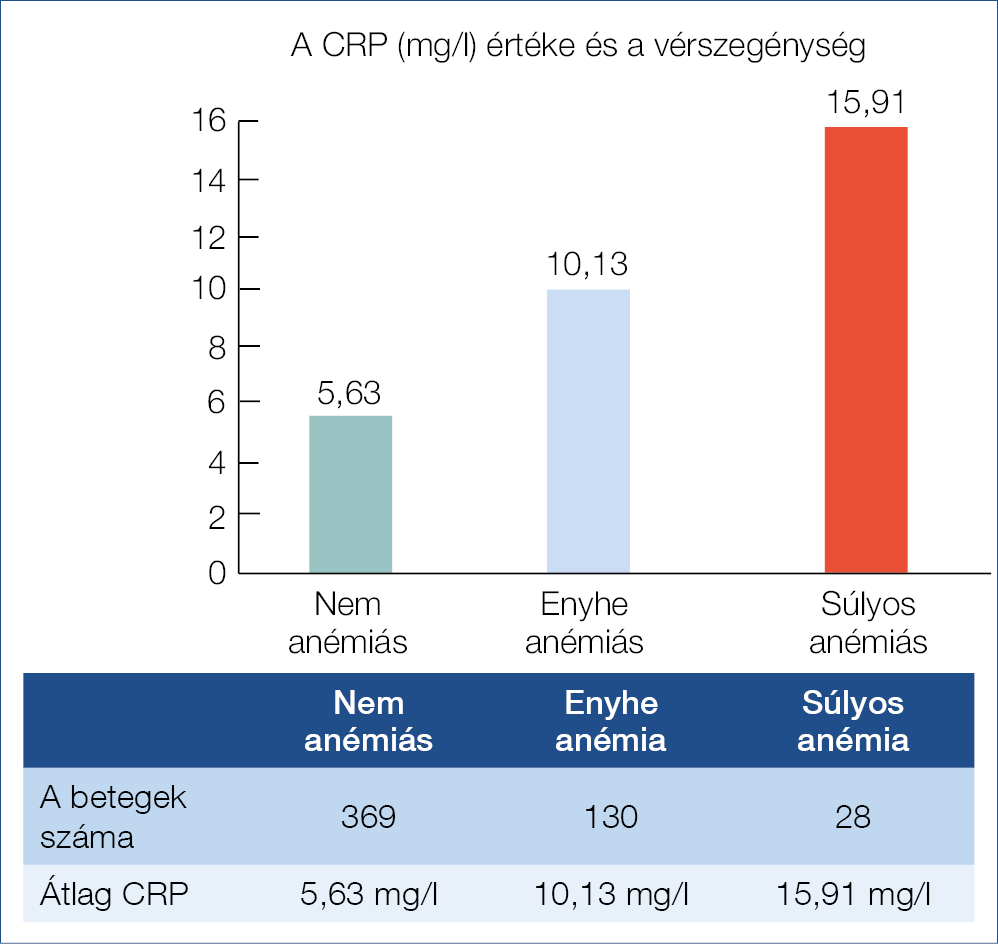
Ezt követően összevetettük a CRP-szintet és az anémia, illetve a súlyos anémia gyakoriságát. A vérszegénység és az aktivitás korrelációját a biológiai centrum 527 betegén vizsgáltuk. Azt találtuk, hogy a CRP szignifikánsan magasabb volt (5,63 vs. 10,13 mg/l; p<0,001) az anémiás csoportban a nem vérszegény csoporthoz képest. Szintén szignifikánsan különbözött a CRP értéke az anémiás és a súlyos anémiás betegek között (10,13 vs. 15,91 mg/l; p<0,001) (3. ábra).
Összehasonlítottuk az anémia gyakoriságát a UC-s és a CD-s betegek között, azonban szignifikáns eltérés (p=0,648) nem volt a két betegség között az anémia előfordulásának tekintetében.
1. ábra: A különböző típusú anémiák megoszlása beteganyagunkban
2. ábra: A két centrum adatainak összehasonlítása
3. ábra: A CRP és az anémia mértékének összefüggése
Megbeszélés
A vas létfontosságú elem, alapvető szerepet játszik a DNS-szintézisben, energiatermelésben, sejtproliferációban és a légzésben is. Nemcsak az alacsony szintje, de túlzott mennyisége is klinikai tüneteket, illetve betegséget okozhat. Napi igénye 25 mg, aminek fő forrása a makrofágok által „felfalt”, elöregedett vörösvérsejtek. A szervezetben a vas legnagyobb mennyiségben a mitokondriumban és az endoplazmás reticulumban található (8). Gyulladásos bélbetegségben a vashiányos állapot többféle patomechanizmuson keresztül alakulhat ki. Előidézheti a bélnyálkahártya sérülése okkult, krónikus vérvesztés útján, kialakulhat az enterocyták csökkent vasfelszívó kapacitásának révén, de a krónikus gyulladásos állapot önmagában is képes vashiányos állapotot előidézni, citokinmediált jelutak révén. A hepcidin és a gyulladásos mediátorok gátolják a ferroportinon keresztül a vas keringésbe jutását a makrofágokból és az enterocytákból. Továbbá a gyulladásos citokinek fokozzák a makrofágok vasfelvételét, promotálják az erythrophagocytosist, és gátolják a vesében az erythropoetin termelését, ami által részben közvetve, de közvetlenül is gátolják a csontvelőben a vörösvérsejt-termelést (9).
Az anémia gyakorisága 30-50% között váltakozik különböző vizsgálatok során, talán magasabb az arány a gyermekkori IBD esetén (10, 11). Elgondolkoztató, hogy a betegek gondozása kapcsán a vasháztartás paramétereinek rendszeres kontrollja csak minden negyedik beteg esetén történik meg (10). Pedig ezen adatokkal a birtokunkban az anémia típusának tisztázása rutinfeladat, amelynek ismerete segít a beteg megfelelő kezelésében. A kivizsgálás menetét a 4. ábra mutatja.
Jóllehet, minden vashiányos állapotban vaspótlásra lenne szükség, ennek gyakorisága jóval ritkább. A betegek 20-25% részesül vaspótlásban, amelynek mintegy fele vénás kezelés (11). Vizsgálatunkban a biológiai centrumban 18,7%-ban, a nem biológiai centrumban 12,4%-ban történt vaspótlás. Mivel a vashiányos állapotok gyakorisága nem különbözött lényegesen (szemben a vashiány és az anémia súlyosságával), a vaspótlás alkalmazási gyakorisága egyfajta minőségi mutató is lehet a betegek ellátási színvonalát tekintve. Érdekes megfigyelés és napjaink „vakcinalázában” fontos adat, hogy kenyai gyermekek között a vashiányos anémia prediktálta a nem megfelelő szerokonverziót diftéria-, pertussis- és pneumococcus-vakcinát követően (12). Eredményeink alapján az anémia és a vashiányos anémia az IBD gyakori szövődménye, nagyjából az irodalmi adatokkal egybecsengően minden harmadik beteget érint. Az anémia súlyossága a betegség aktivitásával korrelál. Mintánk alapján az esetek kétharmadában az anémia oka a vasanyagcserében fellépő zavar miatt alakul ki. Gyakrabban fordul elő a súlyosabb betegeteket gondozó biológiai centrumban, mint a kórházi ambulancián. Ezt nemcsak saját adataink mutatják, egy korábbi tanulmány során egy egyetemi klinikai és egy magánpraxis IBD-s betegeit vizsgálva a vérszegénység gyakorisága szignifikánsan különbözött (28,8% vs. 12,9%) (13). Az anémia fennállása súlyosabb betegséglefolyással párosul, egy korábbi vizsgálatunk alapján a vérszegénység a szteroidrefrakteritás és a colectomia prediktora colitis ulcerosában (14).
Az anémia rendezésének és a vaspótlásnak kiemelt szerepe kell hogy legyen a gyulladásos bélbetegek gondozása során, amely csökkentheti a betegek tüneteit, és javíthatja az életminőségüket. A vérszegénység és a vasháztartás vizsgálatának a napi rutin részének kell lennie az IBD gondozása során. A kitűzött terápiás célok között pedig a klinikai tünetek megszüntetése, a nyálkahártya-gyógyulás elérése és a biokémiai gyulladásos markerek normalizálódása mellett a vashiány rendezése is egyenrangú kell hogy legyen.
A közlemény más folyóiratban korábban nem jelent meg, és máshová nem küldtük be.
Anyagi támogatás: A közlemény megírása és a kapcsolódó kutatómunka anyagi támogatásban nem részesült.
Szerzői munkamegosztás: R. T. írta és szerkesztette a cikk szövegét, a táblázatokat, az ábrákat; M. T. javította a cikket, Sz. M. készítette a statisztikákat, L. D., Sz. K. J., R. M., F. K. és V. M. szerkesztették a cikket. A cikk végleges változatát valamennyi szerző elolvasta és jóváhagyta.
Érdekeltségek: A szerzőknek nincsenek érdekeltségeik.
2. Ebner N, Jankowska EA, Ponikowski P, et al. The impact of iron deficiency and anaemia on exercise capacity and outcomes in patients with chronic heart failure. Results from the Studies Investigating Co-morbidities Aggravating Heart Failure. Int J Cardiol. 2016; 205: 6–12.
3. Eriksson C, Henriksson I, Brus O, et al. Incidence, prevalence and clinical outcome of anaemia in inflammatory bowel disease: a population-based cohort study. Aliment Pharmacol Ther. 2018; 48: 638–645.
4. Warsch S, Byrnes J. Emerging causes of iron deficiency anemia refractory to oral iron supplementation. World J Gastrointest Pharmacol Ther. 2013; 4: 49–53.
5. Oustamanolakis P, Koutroubakis IE, Kouroumalis EA. Diagnosing anemia in inflammatory bowel disease: Beyond the established markers. J Crohns Colitis. 2011; 5: 381–391.
6. Reinisch W, Staun M, Bhandari S, et al. State of the iron: How to diagnose and efficiently treat iron deficiency anemia in inflammatory bowel disease. J Crohns Colitis. 2013; 7: 429–440.
7. Dignass AU, Gasche C, Bettenworth D, et al. European consensus on the diagnosis and management of iron deficiency and anaemia in inflammatory bowel diseases. J Crohns Colitis. 2015; 9: 211–222.
8. Camascella C. Iron-deficiency anemia. N Engl J Med. 2015; 372(19): 1832–43.
9. Weiss G, Gasche C. Pathogenesis and treatment of anemia in inflammatory bowel disease. Haematologica. 2010; 95: 175–178.
A további irodalom megtalálható a szerkesztőségben, valamint
a www.gastronews.olo.hu weboldalon.
