Klinikai kérdések / Clinical questions
The old dilemma: is pancreatitis biliary or not? – The hardships of differential diagnostics of pancreatitis during pregnancy
Summary
Pregnancy is a stand-alone risk factor of gallstone diseases. Its ratio in pregnancy can vary between 0,05-8% and 27-37% of all cases leads to surgery, without it, the ratio of the relapses can be as high as 70 percent in the population. The etiological diagnosis of acute pancreatitis can cause difficulties, and gravidity itself can be a limiting factor in the process. We would like to demonstrate the difficulties of acute biliary pancreatitis through the case of a 30-year-old 12-week pregnant woman and analyse the role of different modalities in the diagnosis, emphasizing the use of endoscopic ultrasound.
Az epeköves megbetegedés szempontjából a terhesség önálló rizikótényezőként szerepel. A terhesség alatti epeköves betegségek aránya 0,05-8% között változhat. A cholecystitisek 27-36%-ában kerül sor műtétre, míg annak hiányában a relapszusok aránya akár a 70%-ot is elérheti a populációban. Akut pancreatitisben nehézséget okozhat az etiológia pontos tisztázása, és ebben limitáló tényezőként léphet fel maga a graviditás is. Egy 30 éves, 12 hetes gravida esetén keresztül mutatjuk be, milyen nehézségek adódhatnak biliaris pancreatitisben a terhesség során, és elemezzük, milyen modalitásokkal lehet megfelelően alátámasztani a diagnózist, kiemelve az endoszkópos ultrahang használatát.
Bevezetés
Az epekövesség aránya a fejlett országokban eléri a 10-15%-ot, és klinikai lefolyása a tünetmentes esetektől az akut hasig változik. Rizikótényezői közé sorolhatjuk a női nemet, a kort, az elhízást, a gyors súlyvesztést, a metabolikus szindrómát, a genetikai determináltságot és az étrendi tényezőket (1). A terhesség önálló rizikótényező az epekövességnél, hiszen a lassult gasztrointesztinális motilitás fokozza az epepangást, ami megfelelő környezetet teremt az epekövek kialakulásához. Szimptomatikus prezentációja nagyobb, mint a nem terheseknél, valamint a cholecystectomia a második leggyakoribb nem nőgyógyászati okból végzett műtét a terhesség során (2). Nehézséget jelent, hogy a pancreatitis az epekövesség súlyos következményeként alakulhat ki, azonban a biliaris eredet sokszor nem mondható határozottan ki. Az endoszkópos retrográd cholangiopancreatographia (ERCP) szükségességéről akut pancreatitisben az irányelvek sem mindig konzisztensek. A tokiói irányelv (TG18) szerint szükséges a korai ERCP, ha a pancreatitishez középsúlyos vagy súlyos cholangitis is társul, míg enyhe cholangitis társulásakor csak terápiarezisztens esetekben ajánlott (3). A pontos diagnózist ritkán definiálják az ultrahang (UH) alapján, hiszen a transabdominalis UH az esetek 50-80%-ában detektálja az epeúti kövességet (4), ezért további képalkotó vizsgálatok szükségesek, ám itt is fontos a megfelelő modalitás kiválasztása. A terhesség során kiemelt figyelmet kell fordítani a felhasználható gyógyszerekre, az elvégezhető endo-
szkópos beavatkozásokra a haszon-kockázat elvét figyelembe véve. Külön figyelmet igényel gravidák esetében az ionizáló röntgensugár használata, valamint a vizsgálatokhoz alkalmazandó szedatívumok. Hasonló a helyzet a műtétek esetén is, így egy gravida cholecystitise esetén mérlegelni kell a műtéti kockázatot is, vagy vállalni a konzervatív terápia melletti többszörös recidívák esélyét is. Megfelelő indikáció ellenére is az endoszkópia során törekedni kell a rövid vizsgálati időre, a minimális szedáció használatára, valamint a gravida fektetésénél ügyelni kell arra, hogy ne komprimáljuk a vena cava inferiort (5).
Esetbemutatás
A 30 éves, 12 hetes gravida 6 napja tartó epigasztriális fájdalommal jelentkezett a sürgősségi osztályon. A háziorvos által kezdetben javasolt spazmolitikumok átmenetileg hatásosak voltak, a fájdalma azonban ismételten visszatért. Hányingere mellett egy alkalommal hányt. Fizikális vizsgálatánál a hasi státuszából az epigasztriális nyomásérzékenység volt kiemelendő. A laboratóriumi vizsgálat során az emelkedett májfunkciós értékeket, szérumbilirubint és pancreasenzimeket észleltek. Az emelkedett fehérvérsejtszámhoz cholangitisre utaló C-reaktív protein (CRP-) és procalcitonin- (PCT-) érték nem társult (1. táblázat). Az elvégzett transabdominalis ultrahang epehólyag-kövességet igazolt cholecystitisre típusos jelek nélkül, valamint az enyhe intrahepatikus epeúttágulat ellenére a látótérbe kerülő ductus choledochus átmérője normál tartományban volt. A pancreas szabályos szélességű, homogén szerkezetű volt. A klinikai tünetek és a laboratóriumi paraméterek alapján biliaris pancreatitist véleményeztünk, azonban ezt nem támasztotta alá a 4 mm tágasságú d. choledochus. Ez több kérdést is felvetett, miszerint valóban biliaris eredetű-e a pancreatitis, hiszen a májfunkciós eltéréseket okozhatja egyéb kórkép is, mint hyperemesis gravidarum. Ha valóban biliaris pancreatitisről van szó, szükséges-e az ERCP, és elvégzése esetén biztonságos-e az invazív beavatkozás terhességben.
1. táblázat: Az első megjelenés laborparamétereinek változása
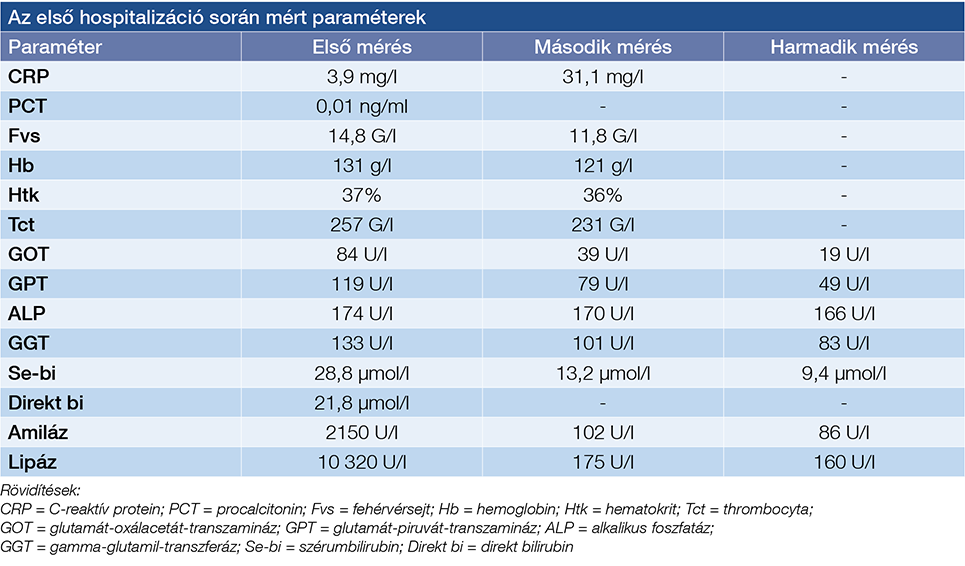
Az ajánlások alapján az endoszkópos ultrahang (EUH) elvégzése mellett döntöttünk az egy hete fennálló panaszokra való tekintettel, amely során a pancreasfej fellazult szerkezetű volt, és nem volt szélesebb. Sem a Vater-papillában, sem a d. choledochusban nem ábrázolódott kő, valamint nem volt szélesebb sem. A cholecystában sűrű epe és több 10 mm-es kő is vizualizálható volt. Ennek ismeretében konzervatív terápiát alkalmaztunk, amely során folyadékterápiában, fájdalomcsillapításban részesítettük a gravidát. A terápia hatására az enzimértékek regressziója következett be, a gravida panaszmentessé vált. Sebészeti konzíliumot kértünk, ahol peripartum időszakban elektív cholecystectomiát javasoltak, így diétás tanácsadás kíséretében otthonába bocsátottuk (1. táblázat).
Két hét múlva azonban újbóli felvételre volt szüksége az akkor 14 hetes gravidának recidív pancreatitis miatt. Diétahibát nem követett el, jobb oldalon kezdődő, hátba sugárzó fájdalom és hányinger miatt kereste fel a sürgősségi osztályt. Az elvégzett transabdominalis ultrahangon új keletű eltérés nem ábrázolódott, cholecystolithiasist írtak le gyulladás jelei nélkül, a pancreas továbbra sem volt szélesebb. Hasi státuszából az epigasztriális nyomásérzékenységet kell kiemelnünk, valamint laboratóriumi paraméterei közül az emelkedett májfunkciós, valamint pancreasfunkciós enzimeket. A magasabb fehérvérsejtszámhoz ebben az esetben sem társult cholangitisre utaló magasabb CRP- vagy PCT-érték (2. táblázat).
2. táblázat: A második és harmadik hospitali-zációnál felvételkor készült laboratóriumi vizsgálatok összegzése: a második észlelésnél akut pancreatitis igazolódott cholangitisre utaló gyulladásos eltérések nélkül, míg a harmadik megjelenésnél a gyulladásos paraméterek akut cholecystitis fennállását támogatták.
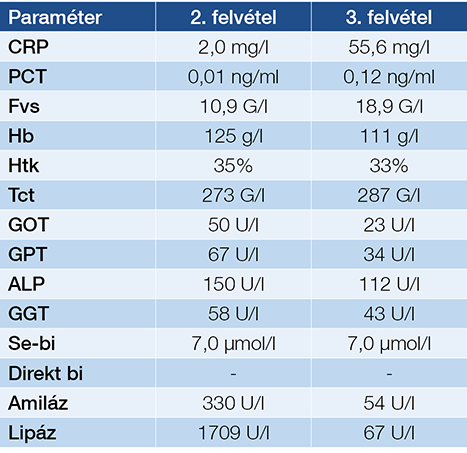
A recidív gyulladásra való tekintettel az ERCP elvégzése mellett döntöttünk, amelyet a kismedence ólomköpenyes takarásával és limitált röntgensugárral végeztünk. Szelektív epeúti kanülálás után minimális röntgendózist alkalmazva epeúti eltérést nem láttunk, valamint epeúti kövesség nem igazolódott. Endoszkópos sphincterotomiát (EST) követően Dormia-kosárral, illetve ballonnal felnyúlva sem ürült törmelék, sem reziduális kő. Az ERCP célja az epeúti kövesség tisztázásán túlmenően az EST elvégzése volt, ezáltal könnyítve meg az apró epeúti kövek távozását a későbbiekben, megelőzve az ismételt pancreatitises komplikációt. Az ERCP után a páciens panaszai megszűntek, enzimértékei regrediáltak, ezért ismételten otthonába bocsátottuk azzal, hogy elektív időpontban a peripartum időszakban az epehólyag műtéti eltávolítását javasoljuk.
Két hét múlva az akkor 16 hetes gravida ismételten jelentkezett a sürgősségi osztályon, övszerű, görcsös felhasi fájdalommal és többszöri hányással. Az elvégzett transabdominalis ultrahang hydropsos, 12 cm hosszú és 43 mm legnagyobb szélességű cholecystát írt le 4-5 darab 1 cm körüli, illetve kisebb kővel, kissé vaskosabb fallal. A d. cysticusban egy 8 mm-es zárókövet is kimutatott. Pancreatitisre utaló jel nem volt látható. A laborparaméterei közül az emelkedett fehérvérsejtszám és CRP emelendő ki, illetve hasi státuszából az epigasztriális nyomásérzékenység (2. táblázat). A megvastagodott fal és az emelkedett gyulladásos paraméterekre való tekintettel sürgős sebészi konzíliumot kértünk. A konzílium a gravida obszerválását kérte, azonban a panaszai az obszerváció alatt érdemben nem változtak, így urgens cholecystectomiára került sor a Sebészeti Klinikán.
A műtét komplikációmentesen zajlott le, panaszai megszűntek. Egy hét múlva panaszmentesen érkezett kontrollvizsgálatra, és az elvégzett transabdominalis ultrahang sem mutatott ki choledocholithiasist vagy kóros pancreasszerkezetet. A graviditás során további gasztroenterológiai probléma nem lépett fel, gesztációs diabetes mellitus miatt inzulinkezelésre szorult. A 38. terhességi héten szövődménymentes hüvelyi szülés során érett, egészséges újszülöttnek adott életet.
Megbeszélés
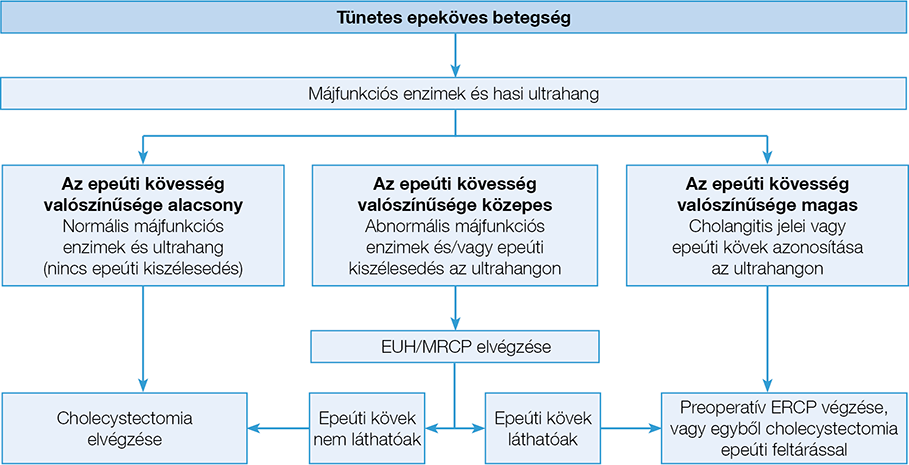
A szövődménymentes epekövesség és biliaris pancreatitis diagnosztikája a várandósság alatt fokozott körültekintést és szakértelmet igényel. Az endoszkópos vizsgálatok tervezésénél a magzati kockázat mérlegelése mellett az anya érdekeit is szem előtt kell tartani (6), ami különösen hangsúlyos a fokozott invazivitású, szövődményrátájú és sugárterheléssel járó ERCP esetében. Függetlenül a terhesség tényétől, az ERCP indikációja biliaris pancreatitisben jelenleg is vitatott, az irányelvek sem teljesen egységesek a szükségessége és az időzítés tekintetben. Figyelembe kell venni ugyanis azt a tényt is, hogy az epekövek 71-88%-a 48 órán belül spontán ürül a duodenumba, míg súlyos pancreatitist vagy cholangitist az esetek 18-33%-ában eredményez. A European Society of Gastrointestinal Endoscopy (ESGE) 2019-ben kiadott ajánlása a tünetes epekövesség esetén az ERCP-t abszolút indikációval csak az epeúti kő magas valószínűsége esetén javasolja (7). Az epeúti kövesség rizikóját az alapvizsgálatok, az emelkedett májfunkciós enzimek és/vagy transabdominalis ultrahangon látható epeúttágulat alapján határozzuk meg. A mért bilirubinérték szenzitivitása és specificitása a choledocholithiasisra vonatkozóan 22,2 µmol/l vágópontot alkalmazva 84% (95% CI: 64–95%) és 91% (95% CI: 86–94%), míg az alkalikus foszfatáznál (ALP) >125 U/l vágópont esetén ezek az értékek 91% (95% CI: 74–99%) és 79% (95% CI: 74–84%) (8). A transabdominalis ultrahang az epehólyagban lévő köveket 90%-os, míg az epeúti köveket csak 50-80%-os szenzitivitással képes kimutatni. Ezzel szemben az EUH és a mágnesesrezonancia-cholangiopancreatographia (MRCP) szenzitivitása 94% az epeúti kövek kimutatásában, és a 6 mm-nél kisebb kövek kimutatásában az EUH szenzitivitása 90%, míg az MRCP-é 84% (4). Ezt figyelembe véve az ESGE-ajánlás magába foglalja azt is, hogy ha hasi ultrahanggal nem lehet epeköveket kimutatni, de a klinikai panaszok továbbra is fennállnak, a következő diagnosztikus lépésként az EUH vagy MRCP végzendő (7) (1. ábra). Bougard és munkatársai 2018-as összefoglaló közleményükben hangsúlyozzák, hogy elsősorban transabdominalis ultrahanggal érdemes vizualizálni az epeköveket, és ennek sikertelensége esetén elsődlegesen az EUH választandó.
1. ábra: Az ESGE ajánlása az epeúti kövesség endoszkópos menedzselésére (7)
Az irányelvek összesített véleménye alapján biliaris pancreatitisben a korai, kevesebb mint 24 órán belüli ERCP-vizsgálat csak egyidejű cholangitis fennállása esetén javasolt (7, 9–12). Azon betegeknél, akiknél cholangitis jelei nem észlelhetőek, érdemes 48 órát várni az endoszkópos vizsgálat előtt a spontán kőtávozás magas esélye miatt, különös tekintettel arra, hogy a prospektív tanulmányok nem találtak összefüggést a korai ERCP és az alacsonyabb mortalitás, egy- vagy többszervi elégtelenség, valamint nekrózis kialakulása között (13, 14).
Terhesség során az ERCP 60%-kal, a cholecystectomia pedig 85%-kal csökkenti az újbóli megjelenéseket. Bár a retrospektív tanulmányok alapján az ERCP a terhesség egész ideje alatt relatív biztonságos eljárás, a szövődmények mégis gyakrabban fordulnak elő, mint az alappopulációban. Ilyen például a poszt-ERCP pancreatitis, amely az esetek 12%-ában alakul ki a gravidáknál, míg a hasonló korban lévő nem terhes nőknél ez az arány csupán 5% (15). Az ESGE ajánlása szerint az ERCP fő indikációja terhességben is az epeúti kövesség magas rizikója (16), azzal a kiegészítéssel, hogy gravidák esetén csak terápiás ERCP javasolt tapasztalt endoszkópossal és gondos sugárvédelemmel (7). Az epeúti kövesség fennállásának pontosabb meghatározására esetükben még nagyobb jelentőséggel bír az MRCP és az EUH, ahogy ezt bemutatott esetünk is példázza. Az epeúti kövesség igazolása után, az ERCP során minimális sugárhasználat vagy ún. sugárzásmentes technika alkalmazása javasolt. Ez utóbbinál az epeút sikeres kanülálása az epe aspirációjával erősíthető meg.
A napi gyakorlatban az epekövesség, epeúti kövesség és akut biliaris pancreatitis miatt végzett cholecystectomia, illetve ERCP aránya alacsonyabb a gravidáknál, mint az ugyanabban a korcsoportban lévő nem várandós nőknél, azonban náluk nagyobb arányban csökken a relapszusok száma a műtét és az epeúti intervenció elvégzése esetén. A cholecystectomia aránya a nem terhes csoportban 55% volt, míg a terheseknél 52%, azonban az újbóli felvétel esélye műtét után 85%-kal csökkent (15). Ha a műtétet a megfelelő indikáció mellett sem végzik el, növekszik a szülés beindításának esélye, illetve császármetszésre magasabb arányban van szükség a későbbiekben (17). Továbbá fontos szempont az a tény is, hogy a gravidák esetén a nem terhes korcsoporthoz képest a recidív biliaris pancreatitis kialakulására is nagyobb az esély (15). Gravidák esetén a laparoszkópos cholecystectomia elvégzésére kell törekedni a nyitott technikával szemben, és ha tervezhető a műtét, a második trimeszterre kell időzíteni (18). Mindezek mellett a műtétet lehetőleg tapasztalt sebész végezze olyan centrumban, ahol perinatális intenzív ellátás is biztosított az esetleg magzati szövődmények fellépése miatt (19).
Összegzés
Terhesség esetén nagyobb az epekő eredetű betegségek kialakulásának rizikója, amelyek megerősítésében a transabdominalis ultrahang bizonytalanságakor az endoszkópos ultrahangnak kell lennie a következő lépésnek. ERCP csak epeúti kövesség magas rizikója esetén végzendő a magzat gyógyszer- és sugárvédelmére kiemelt figyelmet fordítva. Biliaris pancreatitis esetén előnyös lehet a korai, pancreatitis kezdeti cholecystectomia elvégzése, hiszen a konzervatív terápia alkalmazásakor gyakrabban fordul elő recidíva.
2. Ko CW, Beresford SAA, Schulte SJ, Matsumoto AM, Lee SP. Incidence, natural history, and risk factors for biliary sludge and stones during pregnancy. Hepatology. 2005; 41(2): 359–365. https://doi.org/10.1002/hep.20534
3. Miura F, Okamoto K, Takada T, Strasberg SM, Asbun HJ, Pitt HA. Tokyo Guidelines 2018: initial management of acute biliary infection and fl owchart for acute cholangitis. J Hepatobiliary Pancreat Sci. 2018; 25(1): 31–40. https://doi.org/10.1002/jhbp.509
4. Bougard M, Barbier L, Godart B, Le Bayon-Bréard A-G, Marques F, Salamé E. Management of biliary acute pancreatitis. J Visc Surg. 2019; 156(02): 113–125. https://doi.org/10.1016/j.jviscsurg.2018.08.002
5. O’Mahony S. Endoscopy in pregnancy. Best Pract Res Clin Gastroenterol. 2007; 21(5): 893–899. https://doi.org/10.1016/j.bpg.2007.05.007
6. Zágoni T, Juhász ED, Sipos F, Tulassay Z. Endoscopy in pregnancy. Orv Hetil. 2007; 148(25): 1181–1184. https://doi.org/10.1556/OH.2007.27997
7. Manes G, Paspatis G, Aabakken L, et al. Endoscopic management of common bile duct stones: European Society of Gastrointestinal Endoscopy (ESGE) guideline. Endoscopy. 2019; 51(5): 472–491.
https://doi.org/10.1055/a-0862-0346
8. Hong WD, Zhu QH, Huang QK. Endoscopic sphincterotomy plus endoprostheses in the treatment of large or multiple common bile duct stones. Dig Endosc. 2011; 23(3): 240–243.
https://doi.org/10.1111/j.1443-1661.2010.01100.x
9. Crockett SD, Wani S, Gardner TB, et al. American Gastroenterological Association Institute Guideline on Initial Management of Acute Pancreatitis. Gastroenterology. 2018; 154(4): 1096–1101.
https://doi.org/10.1053/j.gastro.2018.01.032
10. Guidelines WGIAP. IAP/APA evidence-based guidelines for the management of acute pancreatitis. Pancreatology. 2013; 13(4 suppl. 2): 1–15. https://doi.org/10.1016/j.pan.2013.07.063
11. Tenner S, Baillie J, Dewitt J, Vege SS. American college of gastroenterology guideline: Management of acute pancreatitis. Am J Gastroenterol. 2013; 108(9): 1400–1415. https://doi.org/10.1038/ajg.2013.218
12. Miura F, Okamoto K, Takada T, et al. Tokyo Guidelines 2018: initial management of acute biliary infection and flowchart for acute cholangitis. J Hepatobiliary Pancreat Sci. 2018; 25(1): 31–40.
https://doi.org/10.1002/jhbp.509
13. Tse F, Yuan Y. Early routine endoscopic retrograde cholangiopancreatography strategy versus early conservative management strategy in acute gallstone pancreatitis. Cochrane Database Syst Rev. 2012; (5).
https://doi.org/10.1002/14651858.cd009779.pub2
14. Burstow MJ, Yunus RM, Hossain MB, Khan S, Memon B, Memon MA. Meta-Analysis of Early Endoscopic Retrograde Cholangiopancreatography (ERCP) ± Endoscopic Sphincterotomy (ES) Versus Conservative Management for Gallstone Pancreatitis (GSP). Surg Laparosc Endosc Percutaneous Tech. 2015; 25(3): 185–203.
https://doi.org/10.1097/SLE.0000000000000142
15. Luthra AK, Patel KP, Li F, et al. Endoscopic intervention and cholecystectomy in pregnant women with acute biliary pancreatitis decreases early readmissions. Gastrointest Endosc. 2019; 89(6): 1169–1177. doi: https://doi.org/10.1016/j.gie.2018.11.026
16. Maple JT, Ben-Menachem T, Anderson MA, et al. The role of endoscopy in the evaluation of suspected choledocholithiasis. Gastrointest Endosc. 2010; 71(1): 1–9. doi: https://doi.org/10.1016/j.gie.2009.09.041
17. Othman MO, Stone E, Hashimi M, Parasher G. Conservative management of cholelithiasis and its complications in pregnancy is associated with recurrent symptoms and more emergency department visits. Gastrointest Endosc. 2012; 76(3): 564–569. doi: https://doi.org/10.1016/j.gie.2012.04.475
18. Al-Hashem H, Muralidharan V, Cohen H, Jamidar PA. Biliary Disease in Pregnancy With an Emphasis on the Role of ERCP. J Clin Gastroenterol. 2009; 43(1): 58–62. doi: https://doi.org/10.1097/MCG.0b013e31818acf80
19. Nasioudis D, Tsilimigras D, Economopoulos KP. Laparoscopic cholecystectomy during pregnancy: A systematic review. Int J Surg. Published online 2016. doi: https://doi.org/10.1016/j.ijsu.2016.01.070
