Összefoglaló közlemények / Reviews
Treatment of persistent diarrhoea
Summary
The article reviews the epidemiology, etiology and diagnostics of persistent diarrhea in childhood, and then describes in detail the treatment options in detail. The most important in therapy is to ensure adequate rehydration, but special treatment is needed depending on what causes the persistent diarrhea. Accurate diagnosis is essential for this. The author draws attention to the importance of nutrition therapy and prevention.
A dolgozat áttekinti a gyermekkori perzisztáló hasmenés epidemiológiáját, etiológiáját és diagnosztikáját, majd részletesebben tárgyalja a kezelési lehetőségeket. A terápiában legfontosabb a megfelelő rehidrálás biztosítása, de speciális kezelésre van szükség aszerint, hogy mi okozza a perzisztáló hasmenést. Mindehhez elengedhetetlen a pontos diagnosztika. A szerző felhívja a figyelmet a táplálásterápia és a megelőzés jelentőségére is.
Perzisztáló hasmenésről (perzisztáló diarrhoea, PD) akkor beszélünk, ha egy akutan kezdődő diarrhoea után a laza, vizes székletek száma háromnál több naponta, és mindez több mint 14 napig tart. Ismeretes, hogy a gyermekkori hasmenések többsége infekció következtében jön létre, és azok legnagyobb része egy hét alatt lezajlik. A hasmenés kezdetekor nem mindig lehetséges pontosan meghatározni a kiváltó okot, és azt sem, hogy a hasmenés meddig fog tartani, és ebből következik, hogy a PD diagnózisát elsősorban az időtartam alapján lehet felállítani. Nehezíti a perzisztáló és krónikus hasmenéshez vezető specifikus kórképek korai diagnózisát az is, hogy sokszor azok is kezdődhetnek akutan. A gyakorlatban a PD diagnózisát ugyanis akkor állíthatjuk fel, ha az akut hasmenés elhúzódik, és 14 napnál tovább tart.
A krónikus hasmenés fogalmával jelölik a 4 hétnél tovább tartó hasmenést, de sokszor a PD szinonimájaként is alkalmazzák.
A PD-re jellemző még a súlyesés is a táplálási zavar miatt, ami a malabszorpció következtében alakul ki. Összességében megállapítható, hogy a PD egy olyan klinikai állapot, amely nagyon sokféle ok következtében alakulhat ki, amelynek a megjelenése az elhúzódó fertőző hasmenéstől az intraktabilis hasmenésig terjed, ami a legkülönbözőbb orvosi beavatkozásokat teszi szükségessé (1, 2).
Epidemiológia
A hasmenés okozta teljes mortalitás jelentősen csökkent az elmúlt évtizedekben, míg az éves mortalitás világszerte 4 millió volt a nyolcvanas években, addig ez a szám 2016-ban 500 ezerre csökkent. A PD az összes hasmenéses epizódok 3-20%-át teszi ki 5 éves kor alatti gyermekekben. Egy nemrégiben végzett vizsgálat szerint Brazíliában a PD aránya 20%. Ez a kórkép azonban előfordulási gyakoriságánál nagyobb arányban felelős a hasmenések okozta halálozásért, a fejlődő országokban a hasmenések okozta mortalitás egyharmadát okozzák. A halálos esetek túlnyomó többsége a fejlődő világban fordult elő.
Etiológia
A perzisztens hasmenések létrejöhetnek kórokozók okozta fertőzések következtében, a leggyakoribb kórokozókat az 1. táblázat foglalja össze.
1. táblázat: Perzisztáló hasmenést okozó patogének

Az elhúzódó hasmenést azonban nem csupán ezeknek a kórokozóknak a direkt patogén hatása tarthatja fenn, hanem az is, hogy a fertőzés okozta bélnyálkahártya-károsodás még a kórokozó eliminálása után is perzisztál. Ez a lényege a postenteritis szindrómának. Ilyenkor a hasmenés fenntartásában szerepet játszik egyrészt az, hogy a nyálkahártya-sérülés másodlagosan károsítja a diszacharidáz enzimeket, másrészt pedig a mucosa barrier sérülésének következtében megnő a táplálékantigének direkt transzlokációja, ami allergiás szenzitizációhoz vezethet.
Az infekció következtében a vékonybélben bakteriális túlnövekedés jöhet létre, amit kontaminált vékonybélszindrómának nevezünk. Ilyenkor a baktériumok egyrészt direkt módon is károsíthatják a vékonybél-nyálkahártyát, másrészt a konjugált epesavakat dekonjugálhatják, aminek következtében a zsírok felszívódása zavart szenved.
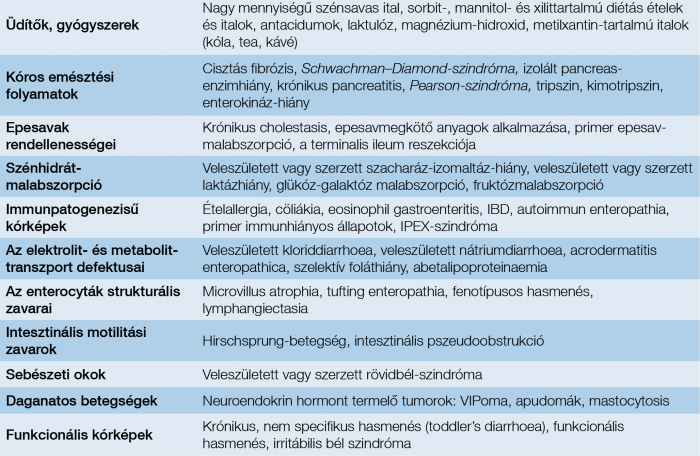
A 2. táblázat összefoglalja azokat a nem infektív eredetű okokat, amelyek PD-t válthatnak ki.
2. táblázat: A perzisztáló hasmenés nem infektív etiológiai tényezői
Diagnosis
Az optimális diagnózis felállításához szükséges a pontos anamnézisfelvétel és az alapos fizikális vizsgálat. A családi anamnézis sok esetben utal atópiás vagy autoimmun betegségre, cisztás fibrózisra és gyulladásos bélbetegségre. A családban előforduló, újszülöttkorban kezdődő hasmenés, a betegben a várandósság alatt végzett ultrahangvizsgálatnál észlelt polyhydramnion és tág bélkacsok jellemzőek a korai újszülöttkorban kezdődő congenitalis hasmenésekre. Az akut gastroenteritis elhúzódása a postenteritis szindrómára jellemző, míg a hasmenés kezdetéhez köthető speciális ételek fogyasztása felveti az allergiás eredet lehetőségét.
A klinikai vizsgálat fontos része az általános és a tápláltsági állapot felmérése. A malnutritio megítélésére a legegyszerűbb lehetőség a magassághoz viszonyított súlypercentil meghatározása. Segíti az értékelést, ha a beteg korábbi súly- és hosszfejlődésének adatai is rendelkezésre állnak. A hosszfejlődés elmaradása csak később jelentkezik, és hosszan fennálló malnutritióra utal. Ha a súlygörbe normális vagy emelkedést mutató, akkor felmerül annak a lehetősége, hogy a hasmenés a túlzott táplálékbevitel következménye.
Különösen a fejlődő országokban észlelt PD esetén nem ritka a kritikus klinikai állapot fennállása dehidrációval, kwashiorkorral vagy marasmussal, amelyek azonnali ellátást igényelnek. Igen súlyos állapot a fejlett országokban is előfordulhat congenitalis hasmenés esetén. Ha perzisztáló vagy krónikus hasmenés fennállása mellett a gyermeknél nincs súlyesés, és a fizikális vizsgálatnál sem mutatható ki kóros tünet, akkor a legvalószínűbb oka a hasmenésnek a krónikus nem specifikus hasmenés, aminek igazolásában segít a Róma IV. diagnosztikus kritériumoknak megfelelő értékelés.
A szisztémás és extraintesztinális tünetek pontos értékelése is segít a PD-t kiváltó okok felderítésében. A láz a fertőzésre vagy gyulladásos eredetre jellemző. Ízületi fájdalom, arthritis, pyoderma gangrenosum, uveitis és májérintettség esetén gyulladásos bélbetegség alapos gyanúja merül fel a PD hátterében. A visszatérő légúti fertőzések cisztás fibrózis vagy immunhiányos állapot lehetőségét vetik fel. Ekcéma vagy asztma allergiás eredetre utal. Ugyancsak a gasztrointesztinális tünetek széles spektruma mutatható ki cöliákia esetén, de a PD előfordulása inkább kisgyermekkori cöliákiára jellemző.
A széklet lehet vizes, tartalmazhat vért és nyákot vagy emésztetlen ételmaradványokat. Ezeknek a jellemzőknek a pontos megfigyelése segíthet a PD szekretoros, ozmotikus, gyulladásos, malabszorpciós vagy funkcionális eredetének a megítélésében. A székletürítések gyakorisága és volumene alapján megállapítható a hasmenés súlyossága. Az éjszakai felébredés és székletürítés a hasmenés organikus okára utal. Ha ilyenkor hasi fájdalom is jelentkezik, és a széklet véres és/vagy nyákos, akkor valószínű az IBD fennállása. A haspuffadásnak lehet az oka intesztinális obstrukció, pszeudoobstrukció, malabszorpció és hiperszekréció.
PD esetén mindig fontos elvégezni a széklet részletes mikrobiológiai vizsgálatát az infektív eredet bizonyítására vagy annak kizárására. A mikrobiológiai elemzés része a kontaminált vékonybélszindróma diagnosztikája is. Az orális glükóz- vagy laktózterhelés előtt és az után végzett kilégzési hidrogénteszt segítségével következtetni lehet a baktériumok proliferációjának mértékére a vékonybélben.
Gluténtartalmú étrend fogyasztása esetén mindig elengedhetetlen a cöliákiaszerológia elvégzése is.
A székletelektrolitok koncentrációjának a meghatározása segít a szekretoros és ozmotikus hasmenések elkülönítésében. Ha az említett vizsgálatokkal nem sikerült megállapítani a PD eredetét, akkor indokolt az endoszkópia elvégzése is.
Képalkotó vizsgálatok is segíthetik a diagnosztikát PD-ben. A hasi ultrahangvizsgálattal felismerhetők a megvastagodott falú bélkacsok, ami felveti a Crohn-betegség lehetőségét, a natív hasi röntgenvizsgálattal pedig igazolható a gasztrointesztinális obstrukció fennállása. Egyes esetekben szükséges a gyomor-bél passzázs vizsgálata, amivel kimutatható többek között a malrotatio, az astenosis, a vakbélkacs vagy a motilitási zavar a PD hátterében.
Terápia
A PD nagyon sokszor jár dehidrációval és – különösen a fejlődő országokban – rossz tápláltsági állapottal, ami azonnali kezelés elkezdését indokolja. Tehát a terápia meghatározó része a rehidráció és a megfelelő táplálás biztosítása, és egyes fertőzések esetén fontos az antibiotikus kezelés is. Ha a perzisztáló vagy krónikus hasmenést nem fertőzés tartja fenn, akkor a felszívódási zavart okozó alapbetegségeket kell kezelni (3, 4).
Rehidrálás
A rehidrálás leghatékonyabb módja az orális rehidráló oldat alkalmazása, hiszen több randomizált, kontrollált vizsgálat metaanalízise alapján beigazolódott, hogy a folyadék orális adása hatékonyabb és biztonságosabb, mint az intravénás folyadékbevitel. Ugyancsak kiderült, hogy a hipotóniás ORS előnyösebb, mint az izotóniás oldatok alkalmazása. Az ORS számos módosítását javasolták az elmúlt két évtizedben, így például a rizsalapú ORS-t, vagy az ORS glükóztartalmának kiegészítését glicinnel, alaninnal vagy glutaminnal annak érdekében, hogy tovább javuljon a nátrium és így a víz felszívódása a bélnyálkahártyán. Felmerült az ORS cinkszupplementációja is, de végül az ORS egyik módosításával sem lehetett szignifikánsan hatékonyabb eredményt elérni, mint az alacsony ozmolalitású ORS-sel.
Ha az orális rehidráció nem lehetséges, akkor az ORS-t nazogasztrikus szondán keresztül kell beadni. Súlyos dehidráció esetén, különösen akkor, ha azt hányások is kísérik, intravénás rehidrációra van szükség Ringer-laktát- vagy fiziológiás NaCl-oldattal.
Táplálásterápia
A táplálási rehabilitáció lényege, hogy a PD és a malnutritio egymást erősítő ördögi körét megszakítsuk. Anyatejes csecsemőkben és kisdedekben a legfontosabb a szoptatás folytatása. A szoptatás jelentőségét mutatja az is, hogy a PD sokkal ritkábban jelentkezik anyatejes gyermekekben.
Középsúlyos és súlyos malnutritio fennállása esetén a kalóriabevitelt fokozatosan kell emelnünk az életkornak és nemnek megfelelő ajánlott napi bevitel 150 százalékáig. Az energiabevitelnek minimum 100 kcal/kg/napnak kell lennie. Javasolt, hogy a fehérjebevitel 2 és 3 g/kg/nap között legyen. Steatorrhea esetén fontos, hogy a középszénláncú trigliceridek képezzék a lipidbevitel legnagyobb részét. Célszerű a laktózmentes diéta tartása, és a laktózt maltodextrinnel ajánlott pótolni. Ötéves kor alatt a PD hátterében különösen gyakori az ételintolerancia, és ezért előnyös az elemi vagy szemielementáris diéta alkalmazása, ami javítja a tápanyagok felszívódását. Súlyos intolerancia esetén aminosav-keveréket tartalmazó formula adása indokolt.
Ha a gyermek orálisan nem táplálható, akkor az enterális táplálást nazogasztrikus szondán vagy gasztrotubuson keresztül kell végezni. A folyamatos enterális táplálás jelentősen csökkent intesztinális abszorpció esetén indikált. Súlyos sorvadás esetén az enterális táplálás nem mindig elégséges, és ilyenkor átmenetileg parenterális táplálás bevezetése is szükséges.
A megfelelő mikronutriens- és vitaminszupplementáció is fontos része a táplálásterápiának. Különösen gyakran figyelhető meg cink-, vas- és A-vitamin-hiány. A cinkbevitel segíti a bél epithelialis proliferációjának a helyreállítását, és erősíti a szervezet immunválaszának normalizálódását, amiknek következtében csökken a hasmenés időtartama. A vaspótlás elkezdése akkor javasolt, amikor már a gyermek gyógyulása elkezdődött, és már jól elfogyasztja az ételt. A PD kimenetelét javítja az A-vitamin-pótlás, ezért javasolt a kezelés elkezdésekor 100 000 egység adása.
Gyógyszeres kezelés
Egyes fertőzések következtében kialakuló PD-k esetén indokolt a célzott antibiotikus kezelés a széklet bakteriológiai vizsgálata alapján. Shigella-fertőzés esetén trimethoprim-sulfamethoxazol, azithromycin, ceftriaxon vagy ciprofloxacin adható, Campylobacter-eradikációra jó az erythromycin, míg Giardia lambliára és Entamoebára hatékony a metronidazol és a nitazoxanid, helminthiasisban pedig az albendazol. Empirikus antibiotikus kezelés indokolt kontaminált vékonybélszindrómában, elsősorban mentronidazollal.
Rotavírus-fertőzés következtében kialakuló súlyos PD-ben humán immunglobulin adása javasolt per os 300 mg/kg dózisban egy alkalommal. Randomizált, kontrollált vizsgálatban igazolták, hogy a nitazoxanid is hatékony a rotavírus-fertőzés kezelésében.
Autoimmun enteropathia okozta PD-ben kedvező hatású az immunszuppresszív kezelés azathioprinnel, cyclosporinnal vagy tacrolimusszal.
Ha jelentős szekretoros hasmenés áll fenn, akkor jó hatású az enkephalináz-gátló racecadotril vagy a somatostatin-analóg octreotid.
A probiotikumok közül a Lactobacillus rhamnosus GG, a Lactobacillus casei és a Saccharomyces boulardii bizonyult kedvezőnek a PD kezelésében. Ezek a probiotikumok segítenek helyreállítani az intesztinális mikroflóra egyensúlyát, és így gátolni a patogén baktériumokat, valamint segítenek helyreállítani az intesztinális mucosa normális szerkezetét, így javítva a barrierfunkciót. Igazolták, hogy a probiotikumok adása csökkenti a PD időtartamát.
Relapszusok megelőzése
A PD-k sokszor kiújulhatnak, különösen a rossz higiénés körülmények között élő gyermekekben és a nem megfelelő táplálásban részesülőkben. Gondolni kell arra is, hogy a PD-ket az előbbiekben tárgyalt számos kórkép is fenntarthatja, így azoknak a lehetőségét is ki kell zárni, különösen akkor, ha PD-t nem akut gastroenteritis vezette be.
Elengedhetetlen a megfelelő táplálás. Csecsemőkben fontos az anyatejes táplálás fenntartása és a kiegészítő táplálás szakszerű irányítása. Fontos a higiénés körülmények javítása, beleértve a jó minőségű ivóvizet is.
Irodalom
2. DuPont HL. Persistent diarrhea. A clinical review. JAMA 2016; 315: 2712–2723.
3. Giannattasio A, Guarino A, Lo Vecchio A. Management of children with prolonged diarrhea. F1000Res. 2016; 5. pii: F1000 Faculty Rev-206.
4. Shankar S, Rosenbaum J. Chronic diarrhoea in children: A practical algorithm-based approach. J Pediatr Child Health 2020; 56: 1029–1038.
