Összefoglaló közlemények / Reviews
Non-surgical treatment options of difficult bile duct stones
Summary
Common bile duct stones are not removable in 10-15% of the cases with the traditional dormia basket or extraction balloon methods due to the size, shape of stone, or the anatomy of the bile duct, localization of biliary stone. Effective modalities are in these cases the papillary large balloon dilatation, the mechanical lithotripsy, the cholangioscopy assisted electrohydraulic or laser lithotripsy, and the extracorporeal shockwave lithotripsy. Endoscopic management of difficult bile duct stones, the applicability and the efficacy of these less frequently used modalities are summarized.
Az epeúti kövek eltávolítása az esetek 10-15%-ában hagyományos dormiakosaras vagy ballonkatéteres módszerrel nem lehetséges a kő mérete, alakja vagy az epevezeték anatómiája, az epekő lokalizációja miatt. Ilyenkor az eredményesen alkalmazható eljárások közé tartozik a nagy ballonos papillatágítás, a mechanikus kőtörés, a kolangioszkópia segítségével végzett elektrohidraulikus vagy lézeres kőtörés, valamint az extracorporalis lökéshullám-kezelés. A nehezen eltávolítható epeúti kövek endoszkópos kezelési lehetőségeit és ezen ritkábban használt módszerek alkalmazhatóságát, hatékonyságát foglalja össze a közlemény.
Bevezetés
Az epekövesség az egyik leggyakoribb emésztőszervi rendellenesség, a populáció 10-15%-át is érintheti. Az esetek negyede-harmada tünetessé válik, különböző, epekő okozta szövődmények alakulnak ki. A szövődmények jelentős részéért az epekövek epevezetékbe jutása felelős, aminek kezelése, megoldása képezi az endoszkópos retrográd kolangiopankreatográfia leggyakoribb indikációs területét. A szokásos kőeltávolítási technikákkal, azaz a megfelelő méretű biliaris sphincterectomiát követő ballonos vagy dormiakosaras kőeltávolítással az epeúti kövek hatékonyan kezelhetők. A probléma gyakorisága miatt minden ERCP-t végző munkahelyen ezek elérhetősége és eredményes alkalmazása alapvető fontosságú. Az 1 cm-es vagy kisebb epeúti kövek esetén a minimum elvárt sikeresség 90%-os, nagy tapasztalatú centrumok esetén 95%-os, mind az Európai Gasztrointesztinális Endoszkópos Társaság (ESGE) irányelvének, mind a magyar szakmai irányelvnek megfelelően (1, 2).
A betegek 10-15%-ában azonban az epeúti kövek eltávolítása nehéz (3). A nehéz kőeltávolításában eredményesen alkalmazható eljárások közé tartozik a nagy ballonos papillatágítás, a mechanikus kőtörés, a kolangioszkópia segítségével végzett elektrohidraulikus vagy lézeres kőtörés és az extracorporalis lökéshullám-kezelés (extracorporeal shockwave lithotripsy, ESWL) (4). Nehezen eltávolíthatók az epeúti kövek, ha méretük a 1,5 cm-t meghaladja, de szokatlan alak, nehezen elérhető hely (cisztikus vezetékbeli vagy intrahepatikus elhelyezkedés), anatómiai tényező (a kőtől distalis epevezeték szűkülete/elkeskenyedése, az epevezeték szigmoid alakja vagy szöglettörése) is azt eredményezheti, hogy a szokásos kőeltávolítási technikák eredménytelenek. Az összefoglaló közlemény a nehezen eltávolítható epeúti kövek kezelési lehetőségeit, és ezen ritkábban használt módszerek alkalmazhatóságát, hatékonyságát tárgyalja.
Nagy ballonos papillatágítás
Első vonalban az epeúti kövek nehéz eltávolításában az ESGE limitált sphincterotomiát követő, nagy ballonos papillatágítást javasol (erős ajánlás, magas minőségű evidencia) (4). Limitált sphincterotomia esetén a papilláris traktus harmadáig, feléig történik a bemetszés. Ha már előzetesen történt a betegnél sphincterotomia, a papillotomia további kiterjesztése magas vérzéses és perforációs kockázattal jár, emiatt is inkább a nagy ballonos papillatágítás a választandó lépés. Natív papilla esetén limitált és nagy sphincterotomia után is elvégezhető a ballonos tágítás. Egy nagy retrospektív ázsiai tanulmány alapján a ballonos tágítást megelőző nagyobb, kiterjesztett bemetszés azonban lényegesen nagyobb kockázattal (vérzéses szövődmény esély hányadosa (OR) 6,22; 95%-os konfidenciaintervallum (CI): 2,37–16,31; p<0,001; az összes szövődménynél: OR: 3,40; 95%-os CI: 1,75–6,59) jár (5). Nagy ballonos papillatágításról beszélünk, amikor a ballon átmérője 12 mm vagy nagyobb. A ballon maximális átmérőjének megválasztásánál nem a kő mérete, hanem a distalis epevezeték átmérője a döntő. Az epevezeték átmérőjénél nagyobb méretű ballon használata a perforáció kockázatát növeli (6). Általában a ballon felfújása és a ballon befűződésének eltűnése után 30-60 másodpercig javasolt a tágítást végezni (6). A nagy ballonos tágítás a mechanikus kőtörés arányát különböző tanulmányok szerint 30-50%-kal is csökkenteni tudja (4) (1. ábra).
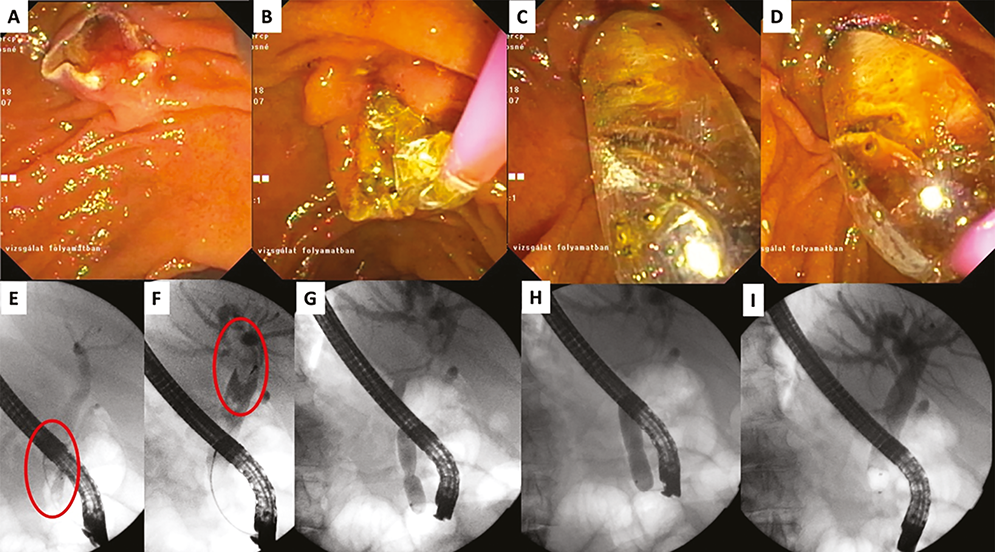
1. ábra: Papilla nagy ballonos tágítása papillotomia után
Hagyományos papillotomiát követően (A) a 15 mm tág epevezetékben észlelt kb. 13×21 mm-es epeúti kő (E, F) miatt nagy ballonos tágítás történt. A 12-15 mm átmérőjű, 4 cm hosszú ballont az epevezetékbe vezetve (B) kontrasztanyaggal töltöttük (C, D, G), és miután a ballonon a lefűződés eltűnt (H), 60 másodpercig végeztük a tágítást. Ezután a nagy epeúti kő dormiakosárral eltávolítható volt, a ballonos zárótöltés során telődési hiány már nem látszott
Mechanikus kőtörés
A mechanikus kőtörés két formája ismeretes, az elsőnél tervezett módon az eszközön keresztül levezetett, megerősített kőtörő dormiakosarat húzzuk be egy fémspirálba egy nagy erő kifejtésére képes kezelőszerkezettel, ezáltal a befogott kő fragmentálódik, és a kisebb darabok már hagyományos technikákkal eltávolíthatókká válnak. A másik módszerhez kell folyamodni, ha a hagyományos dormiakosárba befogott kő impaktálódik, a dormiakosarat így eltávolítani nem lehet, ilyenkor használható az endoszkópon kívüli Soehendra-féle vészhelyzeti kőtörő (2. ábra). Ennek lényege, hogy a beszorult dormiakosarat a kezelő markolatánál elvágjuk, ami lehetővé teszi az endoszkóp eltávolítását, majd ezután a dormiakosár elvágott végét átfűzve a kőtörő fémspirálján egy tekerőszerkezetre rögzítve és feltekerve a fémspirálba behúzzuk a beszorult követ a rászorult dormiakosárral. A feltekerés közben a fémspirál vége a szétvágott dormiakosár fémszálai mentén a kőig felvezetődik. Ezt fluoroszkópos ellenőrzés mellett tudjuk végezni, és ellenőrizni a kő fragmentálódását (vagy kemény kő esetén a dormiakosár elszakadását). Ezután a beszorult dormia a kőtörővel a betegből eltávolítható. A duodenoszkóp ismételt levezetése után az epevezeték ellenőrizhető, a kőfragmentumok eltávolíthatók, vagy ha ez nem lehetséges, epeúti sztent helyezhető be az epeelfolyás biztosítására.
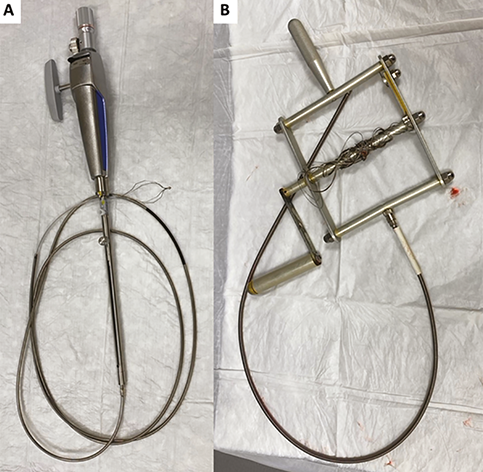
2. ábra: A mechanikus kőtörés eszközei: eszközön keresztül levezetett kőtörő szerkezet
(A) és a vészhelyzeti Soehendra-féle litotriptor (B) használat után, amikor a beszorult
dormiakosár már kiszabadult
A mechanikus kőtörés effektív és biztonságos módszer, de gyakran több ülésben távolíthatók el vele az epeúti kövek. Adatok elsősorban az endoszkópon keresztüli kőtöréssel kapcsolatosan állnak rendelkezésre. Ennek sikeressége 76-91% közötti, a szövődmények aránya 3-34% közötti. A sikertelenséget előrejelző tényezők közé tartozik, amikor a kő és az epevezeték átmérőjének aránya >1, a 3 cm-nél nagyobb kő, illetve a kő beékelődése, ami megakadályozza a kosár kinyitását (7). Technikai sikertelenséget okoz a kosár beszorulása, a kezelő eltörése vagy a feszítődrót elszakadása. Egy több mint 600 beteget elemző multicentrikus tanulmány a technikai sikertelenséget 3,5%-os gyakoriságúnak írta le (8). Egyéb szövődményként cholangitis, pancreatitis és vérzés fordulhat elő, ezek esélyének csökkentésében az ERCP-nél ismert profilaktikus módszerek következetes alkalmazása ajánlható, antibiotikus profilaxis főként inkomplett kőextrakció esetében javasolt (9). A mechanikus kőtörés előnye, hogy ERCP során közvetlenül elérhető, a kőtörő dormiakosáron kívül egyéb speciális tartozékot nem igényel, sikeres alkalmazása esetén nem szükséges ismételt beavatkozás.
Kolangioszkópia segítségével végzett intraluminális kőtörés
Kolangioszkópia segítségével végzett intraluminális kőtörés elektrohidraulikus vagy lézeres technikával lehetséges, a módszer hatékony és biztonságos nehezen eltávolítható epeúti kövek esetén. Az ESGE ezt erős ajánlásként, közepes fokú evidenciák alapján javasolja (4). A kolangioszkópia első formája az anya-bébi rendszer volt, amely két endoszkópos orvost igényelt, a drága és sérülékeny kolangioszkóp miatt széles körben nem tudott elterjedni. Manapság az egy endoszkópos által működtetett rendszer (single-operator cholangoscopy, SOC) van elterjedőben (SpyGlass, Boston Scientific) (3. ábra). A harmadik módszer a direkt perorális kolangioszkópia ultravékony endoszkóppal. Mindhárom technika révén lehetséges az elektrohidraulikus vagy a lézeres kőtörés. A két kőtörő technika direkt összehasonlítása még nem történt meg, 69-81%-os arányban érhető el kőmentesség egy ülésben, ismételt beavatkozások során pedig 97-100%-ban (4). A különböző kolangioszkópos módszerek hatékonysága a jelenleg korlátozottan rendelkezésre álló adatok alapján nem különbözik, emiatt a helyi elérhetőség határozza meg a választást. Magyarországon jelenleg 2-3 centrumban érhető el elektrohidraulikus kőtörés SpyGlass rendszerrel, és néhány munkahely rendelkezik ultravékony endoszkóppal is, de ezeket kolangioszkópiára még csak kis esetszámban alkalmazták. Szélesebb körű elterjedését jelenleg a finanszírozás megoldatlansága akadályozza. Költséghatékonysági elemzések alapján nehéz epeúti kövek kezelése során a SpyGlass kolangioszkópia használata 27%-kal (208 vs. 286) csökkentette a beavatkozások számát, 11%-kal csökkentette a költségeket (betegenként ez 365 euró csökkenést jelent) (10). A szövődményarány 7% körüli, leginkább cholangitis várható, megelőzésére profilaktikus antibiotikum adása javasolt (9).
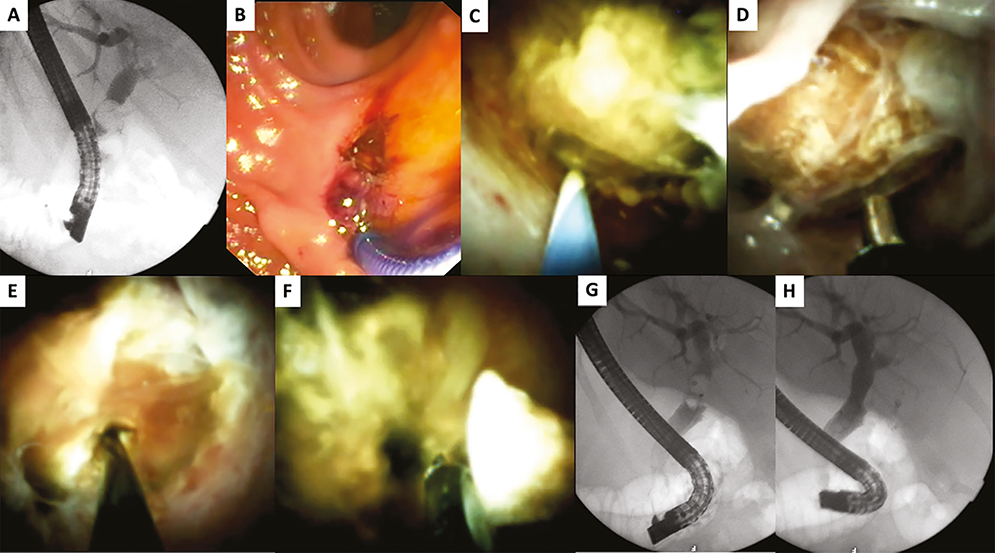
3. ábra: SpyGlass kolangioszkóppal végzett kőtörés az epevezeték átmérőjét meghaladó méretű epeúti kő miatt
Az epeúti kő mellett vezető dróton kívül egyéb tartozék nem volt elvezethető (A), emiatt SpyGlass kolangioszkópia történt, a kolangioszkópot vezetődrót segítségével vezettük az epeúti kőhöz (B, C), majd elektrohidraulikus katéterrel történt a kőtörés (D). A követ több helyen „átfúrva” az fragmentálódott (E, F), majd ballonkatéterrel a fragmentumokat eltávolítottuk (G, H)
ESWL
Ha a mechanikus lithotripsia eredménytelen, és az intraluminális lithotripsia nem érhető el, gyenge ajánlással, alacsony szintű evidenciával ajánlható az ESWL alkalmazása. Ez egy komplex, nagy technikai igényű módszer, nasobiliaris drén behelyezése is szükséges az epeúti kövek vizualizálásához és a célzáshoz, valamint az epevezeték folyamatos öblítéséhez a beavatkozás során. Többszöri ESWL-kezelés és ismételt ERCP szükséges a fragmentumok eltávolításához, 70-90%-ban érhető el a kövek eltávolítása. A szövődmények aránya az egyéb módszerekéhez hasonló mértékű, 9-35%-os arányú, leginkább cholangitis és pancreatitis szokott előfordulni. Egy, a közelmúltban megjelent metaanalízis alapján ESWL-modalitással volt a legalacsonyabb a kőmentesség aránya (84,8%), ennél valamivel nagyobb arányú volt elektrohidraulikus kőtörés esetén (88,4%), míg a lézeres kőtörés esetén volt a legnagyobb (95,1%) (11). Az ESWL költsége jelentősen magasabb, mint a lézerlithotripsiáé.
Összefoglalás
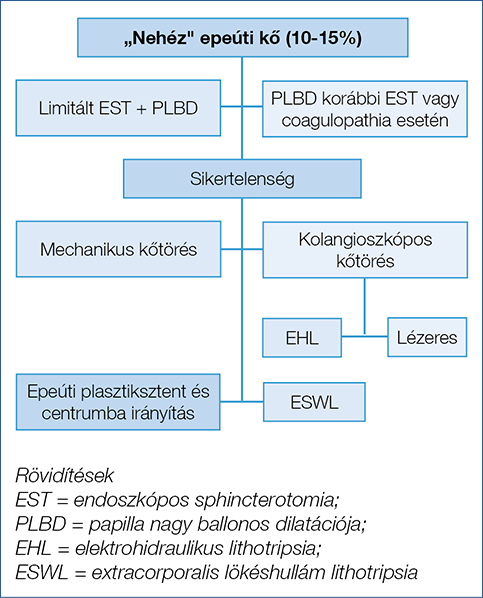
Ha az epeúti kő nagy vagy egyéb okból nehezen eltávolítható, első lépésként natív papilla esetén limitált papillotomia és nagy ballonos papillatágítás, vagy csak önmagában ballonos tágítás javasolt, ha korábban már alkalmaztak papillotomiát, vagy nagy a vérzéskockázat. Ezután a kőeltávolítás nagy arányban sikeres. Ha a kőeltávolítás nem lehetséges, mechanikus lithotripsia a következő lépés, preferáltan ugyanabban az ülésben. Ha ez sikertelen, vagy a mechanikus kőtörés sikertelenségét előrejelző tényezők fennállása (a kő átmérője az epevezeték átmérőjét meghaladja, a 3 cm-nél nagyobb kő, a kő beékelődése) esetén a kolangioszkópos kőtörés a következő lépés, akár EHL, akár lézeres módszerrel, hozzáférhetőségtől függően. Kolangioszkópos kőtörés elérhetetlensége esetén ESWL is szóba jön, ebben az esetben nasobiliaris drén behelyezésével fejezhető be az ERCP, amely az ESWL-kezelés során a lökéshullám-kezelés célzásában lesz szükséges. Sikertelen kőeltávolításkor epeúti sztent behelyezése szükséges az epeelfolyás biztosítására és a beavatkozást követő cholangitis esélyének csökkentésére (4. ábra).
4. ábra: A nehezen eltávolítható epeúti kövek kezelési algoritmusa
Sztent átmeneti behelyezése mindig szóba jön nehezen eltávolítható epeúti kövek esetén, amikor a beteg állapota, a megfelelő eszközök vagy a szükséges endoszkópos jártasság hiánya nem tesznek lehetővé hosszú, komplex kőeltávolítási modalitásokat és az epeutak kőmentesítését. Epeúti sztentek behelyezése után a kövek kisebbé válhatnak a kő és a sztent közötti folyamatos súrlódás miatt. Ilyen esetekben a második ülésben végzett kőeltávolítás 90%-ban is sikeres lehet, bár a betegek akár negyedénél is szükség lehet mechanikus kőzúzásra a sztent eltávolítása után (12).
Hazánkban a nehezen kivehető epeúti kövek eltávolítására alkalmas módszerek teljes spektrumának elérhetősége jelenleg nem optimális. Legalább néhány nagy forgalmú, regionális centrumban elvárható lenne minden modalitás rendelkezésre állása, amihez elengedhetetlen a megfelelő finanszírozás mellett központi források biztosítása is a magas költségű műszerpark fejlesztéséhez.
https://doi.org/10.1055/a-0749-8767
2. Gyökeres T, Bor R, Czakó L et al. Az endoszkópia minőségi követelményei. Magy Seb Sep 25 2021; 74(3): 75–103.
https://doi.org/10.1556/1046.74.2021.3.4
3. McHenry L, Lehman G. Difficult bile duct stones. Curr Treat Options Gastroenterol Apr 2006; 9(2): 123–32.
https://doi.org/10.1007/s11938-006-0031-6
4. Manes G, Paspatis G, Aabakken L, et al. Endoscopic management of common bile duct stones: European Society of Gastrointestinal Endoscopy (ESGE) guideline. Endoscopy 05 2019; 51(5): 472–491.
https://doi.org/10.1055/a-0862-0346
5. Park SJ, Kim JH, Hwang JC, et al. Factors predictive of adverse events following endoscopic papillary large balloon dilation: results from a multicenter series. Dig Dis Sci Apr 2013; 58(4): 1100–9.
https://doi.org/10.1007/s10620-012-2494-8
6. Kim TH, Kim JH, Seo DW, et al. International consensus guidelines for endoscopic papillary large-balloon dilation. Gastrointest Endosc Jan 2016; 83(1): 37–47.
https://doi.org/10.1016/j.gie.2015.06.016
7. Lee SH, Park JK, Yoon WJ, et al. How to predict the outcome of endoscopic mechanical lithotripsy in patients with difficult bile duct stones? Scand J Gastroenterol Aug 2007; 42(8): 1006–10.
https://doi.org/10.1080/00365520701204253
8. Thomas M, Howell DA, Carr-Locke D, et al. Mechanical lithotripsy of pancreatic and biliary stones: complications and available treatment options collected from expert centers. Am J Gastroenterol Sep 2007; 102(9): 1896–902.
https://doi.org/10.1111/j.1572-0241.2007.01350.x
9. Dumonceau JM, Kapral C, Aabakken L, et al. ERCP-related adverse events: European Society of Gastrointestinal Endoscopy (ESGE) Guideline. Endoscopy 02 2020; 52(2): 127–149.
https://doi.org/10.1055/a-1075-4080
10. Deprez PH, Garces Duran R, Moreels T, et al. The economic impact of using single-operator cholangioscopy for the treatment of difficult bile duct stones and diagnosis of indeterminate bile duct strictures. Endoscopy Feb 2018; 50(2): 109–118.
https://doi.org/10.1055/s-0043-121268
11. Veld JV, van Huijgevoort NCM, Boermeester MA, et al. A systematic review of advanced endoscopy-assisted lithotripsy for retained biliary tract stones: laser, electrohydraulic or extracorporeal shock wave. Endoscopy 09 2018; 50(9): 896–909.
https://doi.org/10.1055/a-0637-8806
12. Troncone E, Mossa M, De Vico P, et al. Difficult Biliary Stones: A Comprehensive Review of New and Old Lithotripsy Techniques. Medicina (Kaunas) Jan 13 2022; 58(1).
https://doi.org/10.3390/medicina58010120
