Reviews
The importance of the psychological factors in irritable bowel syndrome
Summary
According to current knowledge, IBS is primarily classified as a functional disorder, characterized by altered functioning in the central nervous system and the brain-gut axis. Stress plays a major role in sustaining specific mechanisms associated with IBS, contributing to high comorbidity with psychiatric disorders and a substantial deterioration in patients' quality of life. Following recommendations, it is worth examining the psychological aspects that may influence or maintain the experience of symptoms at a physical, cognitive, or behavioural level. The present study attempts to do this by discussing factors, such as GI symptom-specific anxiety, catastrophizing, somatization, or health anxiety. Understanding the complexity of IBS is facilitated by the biopsychosocial model, supporting clinicians in proficient patient management, particularly through multidisciplinary collaboration.
Összefoglalás
Jelen ismereteink szerint az irritábilis bél szindróma elsősorban funkcionális eredetű zavar, amely a központi idegrendszer és az agy–bél tengely módosult működésével jár. Speciális mechanizmusainak fenntartásában kiemelt szerepet kap a stressz. Az IBS magas komorbiditást mutat pszichiátriai zavarokkal, és jelentős életminőség-beli romlást okozhat az érintettek számára. Az ajánlások szerint érdemes megvizsgálni azokat a pszichológiai jellegzetességeket, amelyek kiemelt szerepet játszhatnak a tünetek megélésében, illetve testi, gondolati vagy viselkedéses szinten befolyásolják, fenntartják azokat. A jelen tanulmány erre tesz kísérletet, és olyan jellemzőket állít fókuszba, mint a gyomor-bél rendszeri tünetekkel kapcsolatos szorongás (GI tünetspecifikus szorongás), a katasztrofizáció, a szomatizáció vagy az egészségszorongás. Az irritábilis bél szindróma komplexitásának megértését segítheti az állapot biopszichoszociális modellben való értelmezése, ami multidiszciplináris szakmai együttműködésre ösztönözheti a kezelőorvost.
Az IBS elhelyezése pszichológiai nézőpontból
Az irritábilis bél szindróma (IBS) elhelyezése a betegségtípusok között pszichológiai szempontból sem egyszerű. Pszichoszomatikus betegséggel állunk szemben, avagy funkcionális zavarral? Mi a lényegi különbség a kettő között? Esetleg a szomatizációs tendenciák a legjellemzőbbek? Bár a tanulmány elején megpróbálunk választ találni az alapkérdésre is, a hangsúlyt inkább arra szeretnénk helyezni, hogy valójában nem a kategorizálás a fontos, hanem azoknak a mechanizmusoknak a megértése, amelyek a betegség tüneteit szervezik, fenntartják, és egyúttal befolyásolják a lelki és viselkedéses jellemzőket is.
Az IBS-t pszichológiai nézőpontból elsősorban funkcionális zavarnak (nem pedig pszichoszomatikus betegségnek) tekintjük, hiszen a hátterében nem mutatható ki markáns szomatikus/strukturális elváltozás. Ugyanakkor bizonyítottan módosult az agy–bél tengely és a központi idegrendszer működése (1), ami igazolt kapcsolatban áll a testi és pszichés jellemzőkkel is (2). Bár az IBS esetén egyre inkább feltárnak olyan jellemzőket (pl. krónikus alacsony szintű gyulladás, a bél nyálkahártya-módosulásai), amelyek szöveti elváltozásokat is hozhatnak magukkal (3, 4), ezek nem feltétlenül – vagy nem minden esetben – tekinthetők a betegség központi szervezőjének.
A betegségek egyszerű (vagy egyértelmű) csoportba sorolása helyett így érdemesebb a DSM-5 ide vonatkozó javaslatait megfontolni. Az új diagnosztikai kritériumrendszer azt hangsúlyozza, hogy nem a szomatikus komponens eredetére vagy azonosíthatóságára érdemes helyezni a hangsúlyt, hanem inkább az olyan pszichológiai jellegzetességekre, mint a testi tünetek erősen stresszteliként történő megélése, a testi tünetekkel kapcsolatos abnormális gondolatok, érzések és viselkedés, vagy a lelki tényezők potenciális tünetfokozó szerepe (5, 6). A tüneteknek a jellegzetes, „patológiás” megélése egyaránt megjelenhet funkcionális zavarokban (ahol nem tudnak „szervi elváltozást” diagnosztizálni) és különböző organikus elváltozásokkal jellemezhető testi betegségekben is. Hasonlóan, a pszichológiai tényezők – ezen belül is elsősorban a stressz – etiológiai vagy tüneteket súlyosbító szerepével is találkozhatunk mindkét betegségcsoportban (5).
IBS esetén – valószínűleg a funkcionális elváltozások mértékével valamennyire összhangban – jelentősen eltérő lehet a pszichológiai folyamatok szerepének a súlya – akár a tünetek kialakulásában, megélésében, akár a mindennapi életre gyakorolt hatásaiban. Még komplexebbé teszi a képet, hogy IBS-ben számos olyan funkcionális elváltozást leírtak, amelyek a központi idegrendszer működését érintik (7), és ezek fokozzák a pszichológiai sérülékenységet is. Jelen tanulmány ezeket a mechanizmusokat és a mindennapi életben megfigyelhető következményeit igyekszik felvázolni IBS esetén, és kitér a hatékonynak talált pszichológiai technikák és intervenciók bemutatására is.
Az IBS pszichoszomatikus modelljének a bemutatása
Az IBS biopszichoszociális keretben történő értelmezésének igénye már évtizedekkel ezelőtt megjelent a szakirodalomban. A felvázolt modellek a kutatási eredmények gyarapodásával egyre komplexebbé váltak, és a betegség kialakulásának, a tünetek fennmaradásának és a kezelést befolyásoló tényezőknek mind a biológiai, pszichológia és társas komponenseit – valamint ezek egymásra hatását – próbálják integrálni (1, 2, 8).
Bár az örökletes tényezők – elsősorban a szerotonerg rendszer működését kódoló gének –lehetséges szerepe is felmerült IBS esetében, az eddigi vizsgálati eredmények alapján nem beszélhetünk jelentős genetikai meghatározottságról (9). Annál erőteljesen hangsúlyozzák azonban a korai pszichoszociális hatások (szociális stressz, társas tanulás, a társas támasz alacsony szintje, szexuális, fizikai és érzelmi abúzus) jelentőségét (2), és ezeknek a központi idegrendszerre és a visceralis működésre kifejtett hosszú távú hatásait (1). A központi és perifériás idegrendszerben megfigyelhető módosulások képezik az alapját a visceralis hiperszenzitivitásnak, illetve a bél megváltozott fiziológiájának, ami egyaránt érintheti a bél motilitását, a bél áteresztőképességét, a bélflórát és a módosult immunfolyamatokat is (2). A környezeti tényezők esetében – a pszichoszociális tényezőkön túl – számos tanulmány hangsúlyozza a bélfertőzések jelentőségét, amelyek szintén a felvázolt mechanizmusokon keresztül hozhatják létre a megváltozott működésmódot (10). A vizsgálatok fókuszába került továbbá, hogy bizonyos élelmiszer-komponensek immunmediált folyamatokon keresztül kapcsolódhatnak az IBS-ben megfigyelhető funkcionális elváltozásokhoz (11).
A jelen tanulmány keretei nem elég tágak ahhoz, hogy a modelleket részletesen ismertessük, így a komplex modell ábraszerű felvázolása mellett (1. ábra) elsősorban a pszichológiai tényezők rövid bemutatására helyezzük a hangsúlyt.
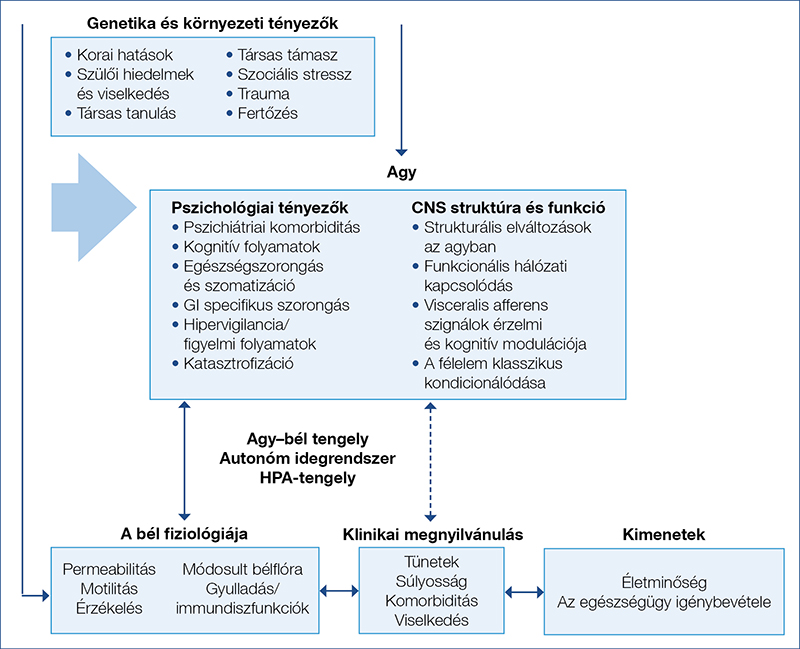
A pszichológiai faktorok jelentősége a komplex biopszichoszociális modellben
A pszichológiai – és tágabban a pszichoszociális – tényezők szerepe az IBS esetében több szinten is megjelenik. A vizsgálatok szerint a sérülékenységet fokozó környezeti tényezők közül elsősorban a stressz és a társas környezet modellhatása érvényesülhet. Ezek a tényezők egyaránt hatnak a bél fiziológiájára, valamint az agy működésére és struktúrájára; és az idegrendszerben megfigyelhető alterációk számos pszichológiai jellegzetességgel – magas pszichiátriai komorbiditás, jellegzetes kognitív és affektív folyamatok, az interocepció módosulása stb. – járnak együtt.
A komplex modellből kiemelendő a stressz szerepe, hiszen jelentősen befolyásolhatja az állapotot és a tüneteket, mi több, a betegséggel együtt járó pszichológiai jellegzetességek (katasztrofizáció, GI specifikus szorongás, egészségszorongás, szomatizáció) maguk is tovább emelhetik a stressz szintjét, mintegy „ördögi kört” kialakítva (12). A stressz szerepére már korai vizsgálatok is utaltak, hiszen számos kutatásban azt találták, hogy a korai negatív életesemények és a későbbi stresszteli vagy traumatikus életesemények is kapcsolatot mutatnak az IBS tüneteivel (13). A korai életesemények vagy erőteljes stresszorok a stresszérzékeny neurobiológiai rendszerekben okozott hosszú távú eltérések segítségével teremthetik meg az alapját a GI tünetek és a stressz kapcsolatának (13). A stressz hatására termelődő lokális CRF pedig a bélrendszerben okozhat olyan oxidatív és immunológiai folyamatokat, amelyek megváltoztathatják a motilitást, továbbá hyperalgesiához, valamint megemelkedett gyulladáshoz és permeabilitáshoz vezethetnek. Ezek a folyamatok posztinfekciós IBS esetén is jelentős szerepet játszhatnak (3).
A stressz olyan központi idegrendszeri változásokkal is együtt járhat, amelyek a vagalis tónus csökkenésén és a szimpatikus idegrendszer aktivitásán keresztül szintén fokozhatják a bélben zajló gyulladásos folyamatokat (3). A stressz hatására létrejövő központi idegrendszeri mechanizmusok a visceralis percepció felerősödéséhez, és ezáltal az erősebb tünetpercepcióhoz és fájdalomérzékenységhez is hozzájárulnak (13). A stressz és a GI tünetek kapcsolatában lehetséges útvonalként azonosították továbbá a bél diszbiózisának az erősödését, illetve a megemelkedő antimikrobiális aktivitást is (elsősorban az IBS-D csoportban) (14).
Mind a komplex biopszichoszociális modellből, mind a stresszel kapcsolatos specifikus eredményekből logikusan következik, hogy a központi idegrendszert is érintő megváltozott működésmód miatt IBS-ben magasabb lehet – akár a 70%-ot is elérheti – a komorbid pszichiátriai zavarok gyakorisága (15). A kutatások, összefoglaló tanulmányok ezt egyértelműen megerősítik, és arra hívják fel a figyelmet, hogy elsősorban a hangulatzavarok, a szorongásos zavarok, az evészavarok (vagy kóros evési magatartások) és az alvászavarok prevalenciája emelkedik meg (8, 15). A depresszió és szorongásos zavarok magas komorbiditásának a hátterében egyaránt kiemelik a központi idegrendszer módosult, stresszérzékenyebb működését, valamint az állapotban jellemző kognitív viselkedéses mechanizmusokat (katasztrofizáció, hipervigilancia a testi jelzések irányába, maladaptív megküzdés); ugyanakkor felvetik a bélmikrobióta eltérésének a szerepét is (15, 16).
Az IBS és az evészavarok kapcsolata igen komplex. A betegek egy részénél a tünetek bizonyos élelmiszer-komponensekre fokozódnak, és a betegek 90%-a próbál valamilyen diétát. Miközben a béltünetek megemelkedett mennyisége arra „inspirálja” az érintetteket, hogy kizárjanak bizonyos élelmiszer-komponenseket a táplálkozásukból, és megpróbáljanak egészségesebben enni (17), a hosszan tartó vagy szigorú diétázás megemeli az evészavarok kockázatát (18). IBS esetén így fontos elkülöníteni az adaptív és a maladaptív táplálékbeviteli korlátozást, illetve feltérképezni a szubklinikai evészavarokat, vagy a zavart evési mintázatokat, hiszen ezek korrekciójával jelentősen emelhető a személyek működési szintje és életminősége (18).
A restriktív evési magatartást, egyes ételek túlzott mértékű elkerülését szintén fokozhatja az IBS-re jellemző GI tünetspecifikus szorongás (19), ami a GI tünetek megjelenésétől, következményétől, vagy akár az új étkezési környezet kontrollálhatatlanságával összefüggő félelmet, distresszt jelenti. A GI tünetspecifikus szorongás specifikus endogén stressz, amelyet leggyakrabban a funkcionális gasztrointesztinális állapotok esetében értelmeznek (20). Ez a specifikus szorongás hatással van a GI tünetek súlyosságának és gyakoriságának az észlelésére, és önmagában is – az általános vonásszorongáson túlmutatva – fontos tényező az aktuális IBS-állapot meghatározásában és a páciensek életminőségének értékelésében (19–21). A GI specifikus szorongás megemelkedett szintje összefüggésben áll az IBS-re jellemző megváltozott vegetatív idegrendszeri és neuroendokrin működéssel, továbbá a megnövekedett visceralis szenzitivitással is, és célzott csökkentése gyakran része az IBS-szel összefüggő pszichológiai intervencióknak (pl. hipnoterápiának, CBT és ACT terápiának) (21).
Az irritábilis bél szindrómához kapcsolódó bizonytalan, kiszámíthatatlan tünetek és az azokra adott megküzdési válasz szintén kiemelt szerepet játszhat a betegek mentális egészségének alakulásában (22). Maladaptív megküzdési válasznak tekinthető a katasztrofizáció, amely a tünetek felnagyításával, az azokhoz kapcsolódó intenzív, negatív gondolatokkal, illetve a reménytelenség és kiszolgáltatottság érzésével írható le (23). A katasztrofizáció egy olyan, az irritábilis bél szindrómával élőkre jellemző komplex működésmód része, amelyben kiemelt szerepet játszik a test monitorozása, a gasztrointesztinális traktusból eredő szomatikus ingerekre való fokozott érzékenység és a figyelmi fókusz torzulása a potenciális tünetek irányába (2). Mindezen tényezőket figyelembe véve felmerülhet, hogy a módosult interocepció (a test felől érkező jelzések pontos észlelésének és azonosításának képessége) hozzájárulhat az irritábilis bél szindróma kialakulásához. Erre vonatkozóan kevés konzisztens kutatási eredménnyel rendelkezünk, ugyanakkor egyes tanulmányok rámutatnak, hogy a magasabb számú funkcionális gyomor-bél rendszeri tünetekkel jellemezhető személyeket testi hipervigilancia jellemzi, míg csökkent bizalmat és negatív attitűdöt mutatnak ezen szomatikus folyamatokkal szemben. Mindez arra utal, hogy a fiziológiai arousalre vonatkozó érzékenység és az ehhez kapcsolódó visceralis jelzések értelmezésének bizonytalansága jelentőséggel bírhat az irritábilis bél szindróma tüneti képének alakulásában (24).
Szintén a betegcsoportra jellemző maladaptív megküzdés körébe tartoznak azok a viselkedéses stratégiák, amelyek rövid távon az állapot kontrollálását szolgálják, hosszú távon azonban számos negatív következménnyel járnak. Ilyen stratégiának tekinthető a mindennapi tevékenységek, beleértve az étkezések szigorú szabályozása, illetve az úgynevezett elkerülő viselkedés, vagyis a tünetek megjelenése szempontjából kockázatos helyzetek, például társas események vagy utazások elkerülése. Ezek a folyamatok hozzájárulnak az egyének életterének beszűküléséhez, az izolációhoz, és ezáltal az életminőség jelentős csökkenését eredményezik (22).
Az IBS pszichológiai kezelése
Mivel az IBS esetében egyre inkább fókuszba kerültek a kognitív, érzelmi és viselkedéses tényezők, indokolt annak áttekintése, hogy a pszichológiai intervenciók – amelyek a fentebb felsorolt maladaptív kognitív és érzelmi működésmódot, illetve az emelkedett stresszérzékenységet igyekeznek mérsékelni – mennyire lehetnek hatékonyak a tünetek csökkentésében vagy az életminőség javításában.
Az IBS kezelésében számos pszichológiai intervenciós formát vagy terápiát kipróbáltak (15), és metaanalízisek is rendelkezésünkre állnak a hatékonysággal kapcsolatban. A két legátfogóbb metaanalízis eredményei alapján (25, 26) az körvonalazódott, hogy a pszichológiai terápiák hatékonyak az IBS tüneteinek a csökkentésében (közepes hatásméret mellett), és ez a hatás a rövidebb (1-6 hónapos) és hosszabb (6-12 hónapos) utánkövetésnél is megmarad (25). A különböző pszichológiai intervenciók és pszichoterápiák nemcsak az IBS tüneteire, hanem a mindennapi funkcionálásra és a mentális egészségre is pozitív hatást fejtenek ki (közepes hatásméret mellett) (26). A leggyakrabban alkalmazott intervenciók a kognitív viselkedésterápia, a hipnózis, a relaxációs technikák és a jelentudatosság-alapú intervenciók (15, 26, 27), amelyek lehetséges hatásmechanizmusáról magyar nyelven is olvasható összefoglaló (15).
Ha nem a konkrét terápiás formák esetében vagyunk arra kíváncsiak, hogy melyek az intervenciók leghatékonyabb technikái, Henrich és munkatársai metaanalízise nyújthat segítséget a tájékozódásban (28). Első helyen az általános empatikus hozzáállást emelik ki mint jelentős hatótényezőt. Ez minden szakemberre érvényes, hiszen a páciens szenvedésének az elismerése és elfogadása önmagában stresszcsökkentő erővel bír. Következő „lépésben” az olyan, tudatosítást fokozó – és ezzel a kontrollérzést is emelő – technikák lehetnek hasznosak, mint a tünetek és a hozzájuk társuló gondolatok önmonitorozása és tudatosítása. A harmadik csoportba pedig olyan technikák emelkedtek ki, amelyek a páciens viselkedésének a megváltoztatását támogatják. Ide sorolhatók például az új viselkedések kipróbálására való ösztönzés, a maladaptív megküzdési stratégiák módosítása, konkrét instrukciók arra vonatkozóan, hogy hogyan érdemes változtatni a gondolkodásmódon és viselkedésen, az asszertivitási tréning, illetve visszajelzések nyújtása és a relapszusok kezelésében való segítés. A felsorolásból körvonalazódik, hogy ezek olyan technikák, amelyek a CBT alapjait is képezik, vagyis önálló intervencióként is alkalmazhatók. Ugyanakkor fontos hangsúlyozni, hogy ezek a módszerek általánosabban is integrálhatók az IBS-szel küzdő páciensek kezelésébe, hiszen számos elem olyan, amelyet az egészségügyi szakemberek is könnyedén tudnak alkalmazni vagy segédanyagok (naplózás, e-learning tananyag) formájában ajánlani (8, 28). A Henrich és munkatársai által összegyűjtött technikák és hatótényezők teljes mértékben összhangban állnak azokkal a törekvésekkel, amelyek az alacsony intenzitású pszichológiai intervenciók (LIPI) szükségességére és hasznosságára hívják fel a figyelmet, és szorgalmazzák a széles körben való kezelésbe történő integrálásukat (29, 30). Az IBS-páciensek gondozásának része lehet – a személyes találkozások során alkalmazott, alacsony intenzitású intervenciós elemeken túl – az olyan életmódbeli változások javaslata is, amelyek támogathatják a stresszkezelést, csökkenthetik az autonóm idegrendszer reaktivitását, és emelhetik az ismereteket és az énhatékonyság érzését. A jóga (31), a digitális formában (alkalmazással) biztosított, bélfókuszú szuggesztiók (32) vagy az online végezhető, önmenedzselést erősítő tananyag (33) csökkenthetik a tüneteket, és javíthatják az életminőséget. Állatmodelleken végzett vizsgálatok továbbá arra is utalnak, hogy a vagusideg stimulációja is ígéretes technika lehet (34).
Összefoglaló
Összegzésként elmondható, hogy az irritábilis bél szindróma egy komplex, heterogén kórkép, amely esetében mind az etiológiában, mind pedig a tünetek alakulásában igazolható bizonyos központi idegrendszeri és pszichológiai faktorok szerepe. A tünetekkel való együttélés számos életterületre hatást gyakorol, csökkent életminőséggel és különböző mentális tünetek fokozott gyakoriságával jár együtt. Az állapot összetettségét figyelembe véve a biopszichoszociális szemléletmód, a szakmák együttműködése, illetve a komplex kezelési protokollok kialakítása nagy jelentőséggel bírhat az irritábilis bél szindróma terápiájában.
Irodalom
2. Van Oudenhove L, Törnblom H, Störsrud S, et al. Depression and Somatization Are Associated With Increased Postprandial Symptoms in Patients With Irritable Bowel Syndrome. Gastroenterology 2016; 150: 866–874. https://doi.org/10.1053/j.gastro.2015.11.010
3. Kiank C, Taché Y, Larauche M. Stress-related modulation of inflammation in experimental models of bowel disease and post-infectious irritable bowel syndrome: Role of corticotropin-releasing factor receptors. Brain, Behavior, and Immunity 2010; 24: 41–48. https://doi.org/10.1016/j.bbi.2009.08.006
4. Schmulson M, Bielsa MV, Carmona-Sánchez R, et al. Microbiota, gastrointestinal infections, low-grade inflammation, and antibiotic therapy in irritable bowel syndrome (IBS): an evidence-based review. Revista de Gastroenterología de México (English Edition) 2014; 79: 96–134.
https://doi.org/10.1016/j.rgmxen.2014.01.001
5. Dimsdale JE, Creed F, Escobar J, et al. Somatic Symptom Disorder: An important change in DSM. Journal of Psychosomatic Research 2013; 75: 223–228. https://doi.org/10.1016/j.jpsychores.2013.06.033
6. American Psychiatric Association, American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-5, 5th ed. American Psychiatric Association, Washington, D.C. 2013.
7. Schaper SJ, Stengel A. Emotional stress responsivity of patients with IBS – a systematic review. Journal of Psychosomatic Research 2022; 153: 110694. https://doi.org/10.1016/j.jpsychores.2021.110694
8. Palsson OS, Drossman DA. Psychiatric and Psychological Dysfunction in Irritable Bowel Syndrome and the Role of Psychological Treatments. Gastroenterology Clinics of North America 2005; 34: 281–303.
https://doi.org/10.1016/j.gtc.2005.02.004
9. Saito YA, Petersen GM, Locke GR, Talley NJ. The Genetics of Irritable Bowel Syndrome. Clinical Gastroenterology and Hepatology 2005; 3: 1057–1065. https://doi.org/10.1016/S1542-3565(05)00184-9
10. Berumen A, Edwinson AL, Grover M. Post-infection Irritable Bowel Syndrome. Gastroenterology Clinics of North America 2021; 50: 445–461. https://doi.org/10.1016/j.gtc.2021.02.007
11. Hussein H, Boeckxstaens GE. Immune-mediated food reactions in irritable bowel syndrome. Current Opinion in Pharmacology 2022; 66: 102285. https://doi.org/10.1016/j.coph.2022.102285
12. Henningsen P, Zipfel S, Sattel H, Creed F Management of Functional Somatic Syndromes and Bodily Distress. Psychother Psychosom 2018; 87: 12–31. https://doi.org/10.1159/000484413
13. Chang L. The Role of Stress on Physiologic Responses and Clinical Symptoms in Irritable Bowel Syndrome. Gastroenterology 2011; 140: 761–765.e5. https://doi.org/10.1053/j.gastro.2011.01.032
14. Rengarajan S, Knoop KA, Rengarajan A, et al. A Potential Role for Stress-Induced Microbial Alterations in IgA-Associated Irritable Bowel Syndrome with Diarrhea. Cell Reports Medicine 2020; 1: 100124.
https://doi.org/10.1016/j.xcrm.2020.100124
15. Gajdos P, Rigó A. Irritábilisbél-szindróma: komorbid pszichiátriai zavarok és pszichológiai kezelési lehetőségek. Orvosi Hetilap 2018; 159: 2115–2121. https://doi.org/10.1556/650.2018.31247
16. Simpson CA, Mu A, Haslam N, et al. Feeling down? A systematic review of the gut microbiota in anxiety/depression and irritable bowel syndrome. Journal of Affective Disorders 2020; 266: 429–446.
https://doi.org/10.1016/j.jad.2020.01.124
17. Gajdos P, Román N, Tóth-Király I, Rigó A. Functional gastrointestinal symptoms and increased risk for orthorexia nervosa. Eat Weight Disord 2022; 27: 1113–1121. https://doi.org/10.1007/s40519-021-01242-0
18. McGowan A, Harer KN. Irritable Bowel Syndrome and Eating Disorders. Gastroenterology Clinics of North America 2021; 50: 595–610.
https://doi.org/10.1016/j.gtc.2021.03.007
19. Murray HB, Flanagan R, Banashefski B, et al. Frequency of Eating Disorder Pathology Among Patients With Chronic Constipation and Contribution of Gastrointestinal-Specific Anxiety. Clinical Gastroenterology and Hepatology 2020; 18: 2471–2478. https://doi.org/10.1016/j.cgh.2019.12.030
20. Labus JS, Mayer EA, Chang L, et al. The Central Role of Gastrointestinal-Specific Anxiety in Irritable Bowel Syndrome: Further Validation of the Visceral Sensitivity Index: Psychosomatic Medicine 2007; 69: 89–98. https://doi.org/10.1097/PSY.0b013e31802e2f24
21. Trindade IA, Melchior C, Törnblom H, Simrén M. Quality of life in irritable bowel syndrome: Exploring mediating factors through structural equation modelling. Journal of Psychosomatic Research 2022; 159: 110809.
https://doi.org/10.1016/j.jpsychores.2022.110809
22. Reme SE, Darnley S, Kennedy T, Chalder T. The development of the irritable bowel syndrome-behavioral responses questionnaire. Journal of Psychosomatic Research 2010; 69: 319–325.
https://doi.org/10.1016/j.jpsychores.2010.01.025
23. Sullivan MJL, Bishop SR, Pivik J. The Pain Catastrophizing Scale: Development and validation. Psychological Assessment 1995; 7: 524–532. https://doi.org/10.1037/1040-3590.7.4.524
24. Gajdos P, Chrisztó Z, Rigó A. The association of different interoceptive dimensions with functional gastrointestinal symptoms. J Health Psychol 2021; 26: 2801–2810. https://doi.org/10.1177/1359105320929426
25. Laird KT, Tanner-Smith EE, Russell AC, et al. Short-term and Long-term Efficacy of Psychological Therapies for Irritable Bowel Syndrome: A Systematic Review and Meta-analysis. Clinical Gastroenterology and Hepatology 2016; 14: 937–947.e4. https://doi.org/10.1016/j.cgh.2015.11.020
26. Laird KT, Tanner-Smith EE, Russell AC, et al. Comparative efficacy of psychological therapies for improving mental health and daily functioning in irritable bowel syndrome: A systematic review and meta-analysis. Clinical Psychology Review 2017; 51: 142–152.
https://doi.org/10.1016/j.cpr.2016.11.001
27. Ljótsson B, Andréewitch S, Hedman E, et al. Exposure and mindfulness based therapy for irritable bowel syndrome – An open pilot study. Journal of Behavior Therapy and Experimental Psychiatry 2010; 41: 185–190. https://doi.org/10.1016/j.jbtep.2010.01.001
28. Henrich JF, Knittle K, De Gucht V, et al. Identifying effective techniques within psychological treatments for irritable bowel syndrome: A meta-analysis. Journal of Psychosomatic Research 2015; 78: 205–222.
https://doi.org/10.1016/j.jpsychores.2014.12.009
29. Perczel-Forintos D, Zinner-Gérecz Á, Antal-Uram D. Az alacsony intenzitású pszichológiai intervenciók tankönyve – A pszichés támogatás korszerű eszközei az alapellátásban, a szakellátásban és az iskolában. Medicina Könyvkiadó, Budapest, Hungary, 2023.
30. Purebl G. Alacsony intenzitású pszichológiai intervenciók a mindennapi orvosi gyakorlatban. Oriold és Társai, Budapest, Hungary, 2018.
31. Doyle L, Cartwright T. Yoga use, physical and mental health, and quality of life in adults with irritable bowel syndrome: A mixed-methods study. European Journal of Integrative Medicine 2023; 62: 102270.
https://doi.org/10.1016/j.eujim.2023.102270
32. Berry SK, Berry R, Recker D, et al. A Randomized Parallel-group Study of Digital Gut-directed Hypnotherapy vs. Muscle Relaxation for Irritable Bowel Syndrome. Clinical Gastroenterology and Hepatology 2023; 21: 3152–3159.e2. https://doi.org/10.1016/j.cgh.2023.06.015
33. Chen J, Zhang Y, Barandouzi ZA, et al. The effect of self-management online modules plus nurse-led support on pain and quality of life among young adults with irritable bowel syndrome: A randomized controlled trial. International Journal of Nursing Studies 2022; 132: 104278.
https://doi.org/10.1016/j.ijnurstu.2022.104278
34. Yan Q, Chen J, Ren X, et al. Vagus Nerve Stimulation Relives Irritable Bowel Syndrome and the Associated Depression via a7nAChR-mediated Anti-inflammatory Pathway. Neuroscience 2023; 530: 26–37.
https://doi.org/10.1016/j.neuroscience.2023.08.026
