Reviews
The possibilities of bariatric endoscopy
Summary
In the last 2–3 decades, a growing number of endoscopic bariatric and metabolic procedures have been developed and are gaining wider acceptance as alternatives to surgical procedures. The most common primary endoscopic weight loss procedures are interventions that reduce the capacity of the stomach, such as gastric balloons and endoscopic gastric remodelling. Malabsorptive methods that affect absorption from the small intestine have also appeared, although their regulatory approval is still awaited. Endoscopic methods can also be used in cases of loss of efficacy following bariatric/metabolic surgical procedures.
Összefoglaló
Az utóbbi 2–3 évtizedben a sebészeti eljárások alternatívájaként egyre többfajta endoszkópos bariátriai és metabolikus eljárást dolgoztak ki, és ezek szélesebb körű elfogadást nyertek. A primer endoszkópos testsúlycsökkentő eljárások közül a legelterjedtebbek a gyomor befogadóképességét csökkentő beavatkozások, mint a gyomorballonok és az endoszkópos gyomorszűkítés. A vékonybélből történő felszívódást befolyásoló malabszorbtív módszerek is megjelentek, bár ezek hatósági jóváhagyása még várat magára. Endoszkópos módszerek a bariátriai/metabolikus sebészeti beavatkozásokat követő hatásvesztés esetén is alkalmazhatók.
Bevezetés
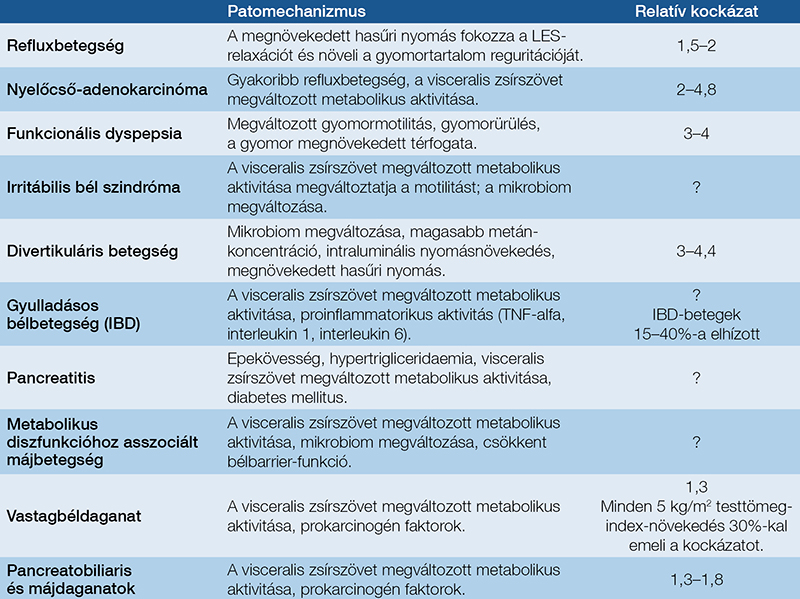
Az elhízás egy krónikus, progresszív betegség, amely jelentősen rontja az életminőséget, valamint számos társbetegség kialakulásában és súlyosbodásában játszik szerepet. A jól ismert kardiovaszkuláris és anyagcsere-szövődmények mellett számos gasztroenterológiai betegség kialakulásához, súlyosabb lefolyásához és nehezebb kezelhetőségéhez is hozzájárul (1, 2). A túlsúlyos és elhízott betegek az 1. táblázatban bemutatott gyakori gasztrointesztinális társbetegségek miatt túlreprezentáltak a gasztroenterológiai praxisban. A gasztroenterológus szerepe a testsúlyszabályozásban a súlyproblémákkal küzdő betegek felismerésével és diagnosztizálásával kezdődik. Sok esetben, különösen a fiatalabb betegeknél, a gasztrointesztinális állapotuk lehet az egyetlen ok arra, hogy orvoshoz forduljanak. Tekintettel az elhízással összefüggő gasztrointesztinális betegségek kezelésében szerzett tapasztalatukra, valamint a táplálásterápiás és endoszkópos képzettségükre, a gasztroenterológusok felvállalhatják az elhízás kezelését is: multidiszciplináris elhízásellátó központokat hozhatnak létre, illetve részt vehetnek azokban (2).
Az életmód-változtatás, a diéta és a gyógyszeres kezelés kudarca esetén bariátriai vagy újabb elnevezése alapján metabolikus sebészeti eljárásokkal lehet eredményes testsúlycsökkentést elérni. Ezeknél a beavatkozásoknál azonban jelentős a szövődmények veszélye, amit sok esetben a betegek nem vállalnak. A minimálisan invazív sebészet és az anesztézia területén is rendkívül dinamikus fejlődés tapasztalható az elmúlt évtizedekben, aminek köszönhetően a metabolikus sebészeti beavatkozások az esetek túlnyomó többségben 1–2 napos kórházi tartózkodással és a korábbiaknál alacsonyabb szövődményrátával végezhetőek. A legújabb regiszteradatok alapján (csaknem félmillió beavatkozás 2023-ban) a primer beavatkozások 63%-a sleeve gastrectomia, 29%-a Roux-en-Y gyomorbypass (RYGB) volt. A nem tervezett ismételt műtéti beavatkozások aránya 0,2–4,8%, a nem tervezett intenzív osztályos felvételek aránya 0–10,2%, a nem tervezett kórházi felvételek aránya 0,3–6,7%, míg a mortalitás 0–0,25% volt (3) (https://www.ifso.com/pdf/8th-ifso-registry-report-2023.pdf).
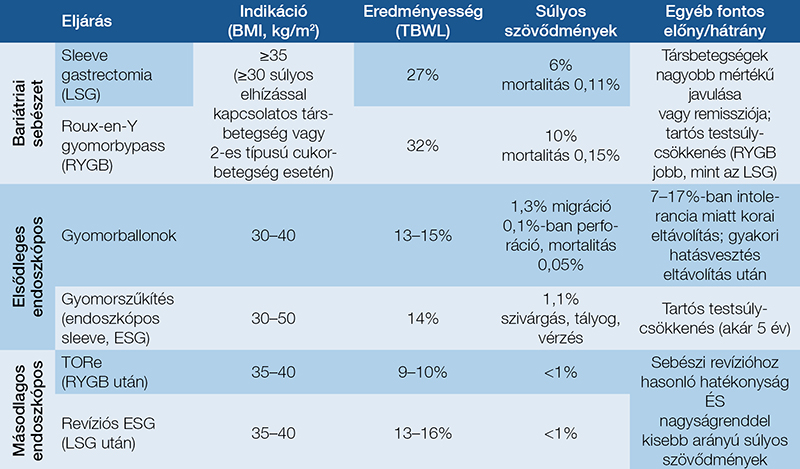
Annak ellenére, hogy a bariátriai/metabolikus sebészeti beavatkozások száma világszerte ötszörös növekedést mutat az utóbbi 15 évben, a rászoruló betegeknek továbbra is csak nagyon kis hányada (<2%) tud sebészeti testsúlycsökkentő eljáráshoz hozzáférni (4). A helyzetet tovább nehezíti sok országban, így hazánkban is a finanszírozás megoldatlansága. Az utóbbi 2–3 évtizedben a sebészeti eljárások alternatívájaként egyre többfajta endoszkópos bariátriai és metabolikus eljárást dolgoztak ki, illetve fogadtak el szélesebb körben. Az újabb endoszkópos módszerek már a sebészeti beavatkozások hatékonyságát is megközelítik, kevésbé invazívak, a szövődmények szempontjából is kedvezőbbek, és döntően egynapos ellátás keretében is elvégezhetők (5). Az elhízás mértéke is befolyásolhatja az optimális testsúlycsökkentő eljárás megválasztását; az endoszkópos eljárások hatékonyságukat, invazivitásukat és szövődményeiket tekintve a gyógyszeres és a sebészeti kezelési lehetőségek közé helyezhetők, így jól kiegészítik a kezelési palettát (6) (2. táblázat).
A primer endoszkópos testsúlycsökkentő eljárások közül a legelterjedtebbek a gyomor befogadóképességét csökkentő beavatkozások, mint a gyomorballonok és az endoszkópos gyomorszűkítés. Ezen módszerek a korai teltségérzés kialakítása révén csökkentik az energiabevitelt és a testsúlyt. Mellettük a gyomor ürülését lassító eszköz is megjelent, bár még csak klinikai vizsgálat keretében érhető el (transpyloric shuttle). Ígéretes módszer volt az aspirációs terápia, de 2022 februárjában az AspireAssist rendszert pénzügyi problémák miatt a kifejlesztéséért és bevezetéséért felelős vállalkozás (https://www.aspirebariatrics.com) visszavonta a piacról. Az endoszkópos módszerek másik fő csoportját a különböző malabszorbtív eljárások teszik ki, amelyek a tápanyag felszívódását korlátozzák a vékonybélből (7).
Bariátriai sebészet után a betegek legalább egyharmadánál a testsúlycsökkenés szuboptimális mértékű, vagy hosszabb távon jelentős testsúlynövekedés alakul ki a kezdeti jelentős fogyás után. Ezeknél a betegeknél az ismételt sebészeti beavatkozás a korábbinál nagyobb kockázatokkal jár és hatékonysága is kisebb, ezért ilyen helyzetben a másodlagos endoszkópos beavatkozások is egyre inkább teret nyernek (5). A teljesség kedvéért meg kell említeni az endoszkópos intervenciós lehetőségek terjedését is a bariátriai/metabolikus sebészet kapcsán kialakuló korai szövődmények ellátásában (8).
A gyomrot érintő bariátriai és metabolikus eljárások
Gyomorballonok
Többféle gyomorballon is forgalomban van; ezekkel az eszközökkel 10% körüli testsúlycsökkenés érhető el fél – egy év alatt. A súlyos mellékhatások 5%-nál ritkábbak, de a betegek jelentős része a ballon eltávolítása után nem tudja megtartani az elért súlycsökkenést. Az Európai Unióban jelenleg az Orbera, az Obalon, az Elipse és a Spatz3 ballon használata engedélyezett.
Az Orbera ballon (Boston Scientific, USA) már 1991 óta elérhető; 2005-ben fogadta be az amerikai hatóság és később az EU is. Feltöltése 500–700 milliliternyi metilénkékkel színezett fiziológiás sóoldattal történik endoszkópos kontroll mellett a gyomor fundusában, majd a töltőkatétert leválasztva szabadon mozog a ballon a gyomorban. Hat és 12 hónapig bent tartható ballonok vannak forgalomban; az eltávolítás is endoszkóposan történik a ballon tartalmának leszívása után, egy speciális fogóval. Mind a behelyezést, mind az eltávolítást altatásban, a légutak védelmével célszerű elvégezni biztonságossági megfontolások miatt. Egy 17 tanulmányt, 1683 beteg adatait elemző metaanalízis alapján 11,27%-os testsúlycsökkenés (total body weight loss, TBWL) volt elérhető 1 év alatt (95%-os konfidenciaintervallum, CI: 8,17–14,36%), ami szignifikánsan jobb volt, mint a beavatkozás nélküli kontrollcsoportban (9).
Az Obalont (Obalon Therapeutics, USA) a beteg fluoroszkópos ellenőrzés mellett nyeli le, ezután a ballont egy 2 Fr-es mikrokatéteren keresztül nitrogéngázzal töltik fel 250 ml-es térfogatra, majd a töltőkatétert eltávolítják. Maximum 3 ballon helyezhető így be 2–4 hetes intervallumokkal, a toleranciától függően, és a ballonokat 6 hónap múlva endoszkóposan kell eltávolítani. A SMART vizsgálatban 387 beteg összehasonlítása történt meg: 6 hónappal a beavatkozás után a testsúlycsökkenés szignifikánsan nagyobb mértékű volt a kezelt csoportban, mint a kontrollcsoportban (7,1 ± 5,0% versus 3,6 ± 5,1% TBWL) (10).
Az Elipse ballon (Allurion, USA) egy lenyelhető, folyadékkal töltött ballon, amely 4 hónap után spontán módon kiürül, és endoszkópia nélkül alkalmazható. Lehelyezése fluoroszkópos kontroll mellett történik, 550 ml folyadékkal töltik fel. Egy 112 beteget vizsgáló tanulmány alapján a behelyezés után 6 hónappal 10,9% TBWL volt elérhető (11).
A Spatz3 ballon (Spatz Medical, USA) szintén folyadékkal töltött és endoszkópos lehelyezést igényel; 12 hónap után endoszkóposan távolítandó el. Érdekessége, hogy a 12 hónapos periódusban endoszkóposan a ballon térfogata változtatható intolerancia vagy nem kellő hatékonyság esetén. Egy 389 beteg bevonásával végzett randomizált vizsgálat szerint 15%-os TBWL volt elérhető, ami szignifikánsan jobb volt, mint a kontrollcsoportban elért 3,3% (12).
A ballonfeltöltés térfogata és az elért testsúlycsökkenés közötti összefüggés nem egyértelmű, nagyobb térfogatok azonban kezdetben több mellékhatást okoznak. A ballon eltávolítása után nagyon fontos a ballon viselése során megtanult és alkalmazott kalóriaszegény étrend tartása a testsúlynövekedés megakadályozására.
Endoszkópos gyomorszűkítés
A ballonoknál hatékonyabbak a teljes rétegvastagságú öltésekkel létrehozott gyomorszűkítések, amelyek közül két módszer, a POSE (primary obesity surgery endoluminal, USGI Medical, USA) és az endoszkópos sleeve gasztroplasztika (Apollo Overstitch, Boston Scientific, USA) kapott hatósági jóváhagyást és terjedt el. Ezen módszerek célja a sebészeti sleeve gastrectomiához hasonló csőgyomor kialakítása, teljes rétegvastagságú endoszkópos öltésekkel. A testsúlycsökkenés 15% körüli, a súlyos mellékhatások 3% alattiak a beavatkozásoknál; a beavatkozással összefüggő mortalitást a szakirodalomban nem közöltek. Hatékonyságuk megközelíti az endoszkópos sleeve gastrectomiáét, de mellékhatásprofiljuk kedvezőbb, hatásvesztés esetén ismételhetők. Az Apollo Overstitch eszközzel végzett beavatkozás a bariátriai sebészeti beavatkozások után kialakuló hatásvesztés esetén is alkalmazható a kitágult gyomorcsonk vagy az anasztomózis visszaszűkítésére. Ezek a restriktív eljárások járóbeteg-ellátásban vagy egynapos ellátásban végezhetők.
Az endoszkópos sleeve gasztroplasztika (ESG) 2013 óta ismert, az Apollo Overstitch eszközzel végzett beavatkozás. A varróeszközt az endoszkóp végére rögzítik; negyedköríves tűhorgonyzóval rendelkezik. Az újabb változat (Sx) már a legtöbb endoszkóppal kompatibilis, és két külső munkacsatornával rendelkezik. Az egyik munkacsatornában a varratfonalhoz rögzített tű és a cserélőkatéter, a másikban a helix eszköz helyezkedik el. A dugóhúzóhoz hasonló helix eszköz szolgál a gyomorfal megfogására és annak behúzására az endoszkóp végére felhelyezett eszköz két tornya közé, majd a tű és a fonal a behúzott szöveten átvezethető, és tovafutó öltések végezhetők a gyomorban a corpus-antrum határról indulva. Különböző varratmintázatokkal csőszerűen beszűkíthető a gyomor corpusa, de a fundus nagy része érintetlen marad. Nyolc tanulmányból 1772 beteg adatainak metaanalízise alapján 6 hónappal a beavatkozás után 15,1% (95%CI; 14,3–16,0), 12 hónap múlva 16,5% (95%CI; 15,2–17,8), 18–24 hónap múlva 17,2% (95%CI; 14,6–19,7) TBWL volt elérhető (13). A hatékonyságot randomizált kontrollált vizsgálat (MERIT) is megerősítette, ahol a kontrollcsoportban észlelt 3,2%-os TBWL-csökkenéssel szemben a kezelt csoportban 13,6%-os csökkenést igazoltak 1 évvel a beavatkozás után, és a betegek 70%-ában ez
2 évnél is fennmaradt. A társbetegségek (cukorbetegség, hiperlipidémia, magasvérnyomás, metabolikus szindróma) is javultak a betegek 92, 40, 67 és 83%-ában (14). Hosszabb távú hatékonyságról is megjelentek már tanulmányok: egy prospektív kohorsz 68 betege esetén 15,9% volt a TBWL 5 év után, a betegek 61%-ánál 5 év múlva is legalább 10%-os volt a TBWL (15).
A POSE-eljárás bonyolultabb rendszer használatát igényli: egy 54 Fr-es (18 mm átmérőjű), gyomorba levezethető eszközből áll 4 munkacsatornával; ezek közül az egyikben egy ultravékony endoszkópot vezetnek le, a másik három csatorna a gyomorfal eszközhöz húzását és a teljes rétegvastagságú varratok öltését segíti. Az eredeti eljárásban a gyomor fundusát szűkítették, de a hatékonyság növelése érdekében a POSE-2 módosítással, 20 plikáció alkalmazásával a gyomor corpusának szűkítése történik. Az újabb eljárás 15–17,5%-os testsúlycsökkenést eredményezett 6–9 hónapnál (7).
Újabban két másik eszköz is vizsgálatok tárgya, amelyekkel gyomorszűkítés végezhető teljes rétegvastagságú öltések létrehozásával, ezek az Endomina Triangulation Platform (EndoTools Therapeutics, Belgium) és az EndoZip (Nitinotes Surgical, Israel) (16, 17). Ezekkel is hasonló eredmények érhetők el; a szövődmények tekintetében sem jelentenek különbséget. Az EndoZip előnye lehet az automatizált robottechnika révén a vizsgálótól független, egyszerűsített és standardizált, jelentősen rövidebb idő alatt elvégezhető gyomorszűkítés.
Malabszorpciót okozó, a vékonybelet érintő endoszkópos beavatkozások
Különböző módszerek állnak fejlesztés alatt; jelenleg egyik vékonybelet érintő beavatkozásnak sincs egyesült államokbeli vagy európai hatósági engedélye, csak klinikai vizsgálatok keretében alkalmazhatók. Számos új eljárás áll kifejlesztés alatt, mint például a gastroduodenalis bypass, a bemetszés nélküli mágneses anasztomóziskialakítás, vagy a SatiSphere eljárás, amelyekkel csak tízes nagyságrendben történtek humán beavatkozások (5, 7). Csupán két módszerrel vannak jelentősebb klinikai tapasztalatok.
A duodenum-nyálkahártya termikus ablációját (duodenal mucosal resurfacing) elsődlegesen a 2-es típusú cukorbetegség kezelésére fejlesztették ki. A tápcsatorna felső szakaszának endoszkópos vizsgálata során vezetődrótot helyeznek a duodenum distalis részére, majd fluoroszkópos kontrollal a Revita eszköz (Fractyl Health, USA) vezethető le a Vater-papilla alatti duodenumszakaszra, és az endoszkóp ismételt levezetésével vizuális kontroll mellett történik a beavatkozás. Ennek során a speciális, 2 cm átmérőjű ballonkatéter submucosalis injektálást követően a nyálkahártyát rádiófrekvenciás termoablációval roncsolja. Ezzel teoretikusan a duodenalis enteroendokrin sejtek jelátvitele normalizálódik, és az inkretinhatás révén a cukorbetegség javul. Az elérhető vizsgálatok metaanalízise alapján (4 vizsgálat, 127 beteg) a glikémiás kontroll és a zsírmáj javult, azonban 6 hónappal a beavatkozás után érdemi testsúlycsökkenés nem volt (18).
Duodenojejunális bypass alakítható ki az Endobarrier eszközzel (GI Dynamics, USA), amely korábban hatósági engedéllyel is rendelkezett mind az Európai Unióban, mind az Egyesült Államokban, de ezt mindkét hatóság visszavonta. Az eszköz egy 60 cm hosszú vékonyfalú tefloncső, amelyet endoszkóposan a duodenum bulbusában rögzíthető öntáguló fémstenthez hasonló módon helyeznek el, 12 hónapos időtartamra. Behelyezése után a gyomor-bypass-műtéthez hasonlóan a gyomortartalmat a proximális jejunumba vezeti, megakadályozva a duodenumból történő felszívódást. 10 randomizált klinikai vizsgálat (681 beteg) metaanalízise alapján a kontrollcsoporthoz képest 4,4%-kal nagyobb TBWL volt elérhető a kezelt csoportban; a súlyos mellékhatások aránya viszont 19,7% volt. Ezen adatok az endoszkópos módszerek esetén ajánlott hatékonysági és biztonságossági küszöböket nem érik el (19).
Másodlagos endoszkópos beavatkozásokbariátriai műtétek után
A betegek kb. harmadát érintő probléma, hogy a bariátriai műtét után idővel a testsúly ismét növekedni kezd. A háttérben álló egyik lehetséges probléma Roux-en-Y gyomorbypass-műtét után a gastrojejunalis anasztomózis kitágulása, a másik pedig a gyomorcsonk kitágulása, ami csökkenti a teltségérzetet. A gastrojejunalis anasztomózis vonalának argonplazma-koagulációja hegesedést és az anasztomózis visszaszűkülését eredményezheti 2–3 hónapos ismételt kezelésekkel. A cél az anasztomózis átmérőjének csökkentése 8–10 mm-re. Krioablációs technikával is hasonló szűkítés érhető el (5). Újabban teljes rétegvastagságú endoszkópos öltésekkel lehet a szűkítő hatást még hatékonyabbá tenni az Overstitch eszköz használatával (transoral outlet reduction endoscopically, TORe). Argonplazma-koagulációt követő öltések alkalmazása tovább növeli a hatékonyságot (20).
A sleeve gastrectomia után kialakuló hatásvesztés esetén is hatékonyan alkalmazható az Overstitch eszköz a tágult gyomorcsonk ismételt beszűkítésére (5). Az endoszkópos gyomorszűkítés a sebészi revízióval egyforma hatékonyságú, azonban súlyos szövődmények szempontjából jelentősen kedvezőbb (0% versus 11%) (21).
Ajánlások
Az endoszkópos testsúlycsökkentő eljárások hatékonysági és biztonságossági küszöbértékeit még 2011-ben megállapították. Hatékonyság szempontjából elvárás az egy év alatti 25%-os súlyfelesleg-csökkenés, valamint a legalább 15%-ot meghaladó, statisztikailag szignifikáns súlyfeleslegcsökkenés-különbség a kontrollcsoporthoz képest. A súlyos, nem várt események arányának 5% alatt kell maradnia (22).
A ballonok ideálisan azon betegek esetén alkalmazhatók, akiknél a kívánt testsúlycsökkenés 10% körül van. Az Amerikai Gasztroenterológiai Társaság (AGA) gyomorballon-behelyezést ajánl azon elhízott betegek számára, akiknél a hagyományos testsúlycsökkentő stratégiák nem értek el eredményt és más intervenciót keresnek. Elsősorban a 30–40 kg/m2 testtömegindex (BMI) esetén ajánlhatóak a ballonok; a folyadékkal töltött ballonok hatékonysága nagyobb (23). Endoszkópos gyomorballon-behelyezés ajánlható nem alkoholos zsírmájban szenvedőknek is válogatott esetekben, amikor az életmód-változtatás és a gyógyszeres testsúlycsökkentés nem eredményes, továbbá még nem alakult ki portális hipertenzió (24).
A gyomorballon morbid obesitas esetén is hatékonyan alkalmazható áthidaló megoldásként a későbbi, tervezett sebészeti beavatkozás előtti testsúlycsökkentés céljából a műtét kimenetelének javítása érdekében (25).
Az endoszkópos gyomorszűkítő eljárások a gyomorballonoknál hatékonyabbak, 15–20% közötti testsúlycsökkenés is elérhető alkalmazásukkal. 35–40 kg/m2 BMI esetén ajánlható elsősorban, mert a beavatkozás hatására ebből a tartományból a betegek jelentős része 30 kg/m2 alá tud kerülni. Hatásvesztés esetén a beavatkozás ismételhető. Azon betegeknek is ajánlhatók, akik a sebészeti beavatkozásokat elutasítják (7). 2024-től az Egyesült Királyságban a National Institute for Health and Care Excellence (NICE) is ajánlja a módszert testsúlycsökkentésre (https://www.nice.org.uk/guidance/ipg783).
Az Európai és az Amerikai Gasztrointesztinális Endoszkópos Társaság (ESGE és ASGE) 2024-ben közös irányelvet publikált az endoszkópos testsúlycsökkentő eljárásokról (26). Közepes erősségű evidenciák alapján feltételesen ajánlást tesz az életmódváltás és a gyomorballon vagy gyomorszűkítés együttes alkalmazására felnőttkori elhízás esetén, az életmódváltással szemben, 30 kg/m2 BMI értéktől. Nagyon alacsony szintű evidenciával már 27 kg/m2 BMI-értéktől is alkalmazhatóak endoszkópos testsúlycsökkentő módszerek legalább egy, elhízással összefüggésben lévő társbetegség esetén.
Bariátriai műtétek után elégtelen eredmény esetén különböző endoszkópos intervenciós lehetőségek mérlegelése javasolt, mert ezek a módszerek hatékonyak, és az ismételt sebészeti beavatkozáshoz képest lényegesen kedvezőbb a szövődmények aránya (5).
A bariátriai sebészeti beavatkozások fejlődésével párhuzamosan az indikációkban a korábbiakhoz képest 2022-ben történt lényegi változtatás, miszerint már 35 kg/m2 testtömegindextől (társbetegségektől függetlenül is) indokolt a testsúlycsökkentő műtét. Nem inzulindependens cukorbetegség esetén, továbbá azon betegeknél, akiknél egyéb, elhízással összefüggésbe hozható társbetegség is fennáll, és nem sebészi módszerekkel nem tudnak tartós testsúlycsökkenést elérni, már 30 kg/m2-től indokolt a bariátriai műtét (27).
Konklúziók
Életmód-változtatás és alacsony energiatartalmú étrend alkalmazása az elsődleges testsúlycsökkentő eljárás, azonban önmagában ez ritkán hoz tartós eredményt. Eredménytelenség esetén gyógyszeres kezelés, további eredménytelenség esetén az elhízás mértékétől függően (illetve finanszírozás hiányában a beteg preferenciája alapján) endoszkópos vagy sebészeti testsúlycsökkentés javasolt. Az elhízás hatékony kezeléséhez bármelyik intervenció esetén multidiszciplináris csapatmunkára van szükség obezitológus, dietetikus, bariátriai intervencióval foglalkozó gasztroenterológus és sebész, pszichológus, valamint a társbetegségektől függően további specialisták részvételével. Sürgető szükség van effektív terápiás stratégiák kidolgozására a hatékony megelőzés mellett.
Az obesitas elleni küzdelemben a sebészi és endoszkópos beavatkozásokat semmiképpen nem kompetitor, hanem inkább egymást kiegészítő, komplementer eljárásként célszerű bevetni. Így biztosítható leginkább az egyénre szabott terápia, és ezáltal a hosszú távú siker mind a társadalom, mind az egyén szintjén. Az endoszkópos módszerek után tapasztalt akut szövődmények (vérzés, perforáció) és hosszú távon a visszahízás vagy a nem megfelelő súlycsökkenés ellátásában a sebészet nagyon fontos szerepet játszik, éppen úgy, ahogy a sebészi komplikációk esetén az endoszkópia.
Irodalom
https://doi.org/10.3390/nu12010111
2. Gold SL, Kornbluth A. The Role of the Gastroenterologist in Obesity Management: Now Is the Right Time for Our Involvement. Am J Gastroenterol 2024; (119): 1001–6. Epub 20240408. PubMed PMID: 38587292.
https://doi.org/10.14309/ajg.0000000000002791
3. Brown WA, Liem R, Al-Sabah S, Anvari M, Boza C, Cohen RV, et al. Metabolic Bariatric Surgery Across the IFSO Chapters: Key Insights on the Baseline Patient Demographics, Procedure Types, and Mortality from the Eighth IFSO Global Registry Report. Obes Surg 2024; 34(5): 1764–77. Epub 20240409. PubMed PMID: 38592648; PubMed Central PMCID: PMC11031475. https://doi.org/10.1007/s11695-024-07196-3
4. Lazzati A. Epidemiology of the surgical management of obesity. J Visc Surg 2023; 160(2S): S3–S6. Epub 20230130. PubMed PMID: 36725453. https://doi.org/10.1016/j.jviscsurg.2022.12.004
5. Mauro A, Lusetti F, Scalvini D, Bardone M, De Grazia F, Mazza S, et al. A Comprehensive Review on Bariatric Endoscopy: Where We Are Now and Where We Are Going. Medicina (Kaunas) 2023; 59(3): 636. Epub 20230322. PubMed PMID: 36984637; PubMed Central PMCID: PMC10052707.
https://doi.org/10.3390/medicina59030636
6. Hanscom M, Ghoneim S. Clinical Applications of Endoscopic Bariatric Therapies: Potential and Pitfalls. Gastroenterology 2023; 165(4): 807–12. Epub 20230806. PubMed PMID: 37549752. https://doi.org/10.1053/j.gastro.2023.07.022
7. Jirapinyo P, Thompson CC. Primary Bariatric Procedures. Dig Dis Sci 2022; 67(5): 1674–87. Epub 20220329. PubMed PMID: 35348970.
https://doi.org/10.1007/s10620-022-07393-z
8. Spota A, Cereatti F, Granieri S, Antonelli G, Dumont JL, Dagher I, et al. Endoscopic Management of Bariatric Surgery Complications According to a Standardized Algorithm. Obes Surg 2021; 31(10): 4327–37. Epub 20210723. PubMed PMID: 34297256. https://doi.org/10.1007/s11695-021-05577-6
9. Abu Dayyeh BK, Kumar N, Edmundowicz SA, Jonnalagadda S, Larsen M, Sullivan S, et al. ASGE Bariatric Endoscopy Task Force systematic review and meta-analysis assessing the ASGE PIVI thresholds for adopting endoscopic bariatric therapies. Gastrointest Endosc 2015; 82(3):
425–38.e5. Epub 20150729. PubMed PMID: 26232362. https://doi.org/10.1016/j.gie.2015.03.1964
10. Sullivan S, Swain J, Woodman G, Edmundowicz S, Hassanein T, Shayani V, et al. Randomized sham-controlled trial of the 6-month swallowable gas-filled intragastric balloon system for weight loss. Surg Obes Relat Dis 2018; 14(12): 1876–89. Epub 20180929. PubMed PMID: 30545596. https://doi.org/10.1016/j.soard.2018.09.486.
11. Jamal MH, Almutairi R, Elabd R, AlSabah SK, Alqattan H, Altaweel T. The Safety and Efficacy of Procedureless Gastric Balloon: a Study Examining the Effect of Elipse Intragastric Balloon Safety, Short and Medium Term Effects on Weight Loss with 1-Year Follow-Up Post-removal. Obes Surg 2019; 29(4): 1236–41. PubMed PMID: 30613935. https://doi.org/10.1007/s11695-018-03671-w.
12. Abu Dayyeh BK, Maselli DB, Rapaka B, Lavin T, Noar M, Hussan H, et al. Adjustable intragastric balloon for treatment of obesity: a multicentre, open-label, randomised clinical trial. Lancet 2021; 398(10315): 1965–73. Epub 20211115. PubMed PMID: 34793746. https://doi.org/10.1016/S0140-6736(21)02394-1
13. Hedjoudje A, Abu Dayyeh BK, Cheskin LJ, Adam A, Neto MG, Badurdeen D, et al. Efficacy and Safety of Endoscopic Sleeve Gastroplasty: A Systematic Review and Meta-Analysis. Clin Gastroenterol Hepatol 2020; 18(5): 1043–53.e4. Epub 20190820. PubMed PMID: 31442601. https://doi.org/10.1016/j.cgh.2019.08.022
14. Abu Dayyeh BK, Bazerbachi F, Vargas EJ, Sharaiha RZ, Thompson CC, Thaemert BC, et al. Endoscopic sleeve gastroplasty for treatment of class 1 and 2 obesity (MERIT): a prospective, multicentre, randomised trial. Lancet 2022; 400(10350): 441–51. Epub 20220728. PubMed PMID: 35908555. https://doi.org/10.1016/S0140-6736(22)01280-6
15. Sharaiha RZ, Hajifathalian K, Kumar R, Saunders K, Mehta A, Ang B, et al. Five-Year Outcomes of Endoscopic Sleeve Gastroplasty for the Treatment of Obesity. Clin Gastroenterol Hepatol 2021; 19(5): 1051–7.e2. Epub 20201001. PubMed PMID: 33011292. https://doi.org/10.1016/j.cgh.2020.09.055
16. Huberty V, Boskoski I, Bove V, Van Ouytsel P, Costamagna G, Barthet MA, et al. Endoscopic sutured gastroplasty in addition to lifestyle modification: short-term efficacy in a controlled randomised trial. Gut 2021; 70: 1479–85. Epub 20201028. PubMed PMID: 33115727.
https://doi.org/10.1136/gutjnl-2020-322026
17. Boskoski I, Lopez-Nava G, Ravishankar A, Bove V, Matteo MV, De Siena M, et al. Automatic endoscopic gastroplasty for the treatment of obesity: results from a prospective multicenter study (with video). Gastrointest Endosc 2025; 101(4): 818–27. Epub 20240921.
https://doi.org/10.1016/j.gie.2024.09.026. PubMed PMID: 39307402.
18. de Oliveira GHP, de Moura DTH, Funari MP, McCarty TR, Ribeiro IB, Bernardo WM, et al. Metabolic Effects of Endoscopic Duodenal Mucosal Resurfacing: a Systematic Review and Meta-analysis. Obes Surg 2021; 31(3): 1304–12. Epub 20210108. PubMed PMID: 33417100.
https://doi.org/10.1007/s11695-020-05170-3
19. Yvamoto EY, de Moura DTH, Proença IM, do Monte Junior ES, Ribeiro IB, Ribas PHBV, et al. The Effectiveness and Safety of the Duodenal-Jejunal Bypass Liner (DJBL) for the Management of Obesity and Glycaemic Control: a Systematic Review and Meta-Analysis of Randomized Controlled Trials. Obes Surg 2023; 33(2): 585–99. Epub 20221212. PubMed PMID: 36508156. https://doi.org/10.1007/s11695-022-06379-0
20. Jirapinyo P, Kumar N, AlSamman MA, Thompson CC. Five-year outcomes of transoral outlet reduction for the treatment of weight regain after Roux-en-Y gastric bypass. Gastrointest Endosc 2020; 91(5): 1067–73. Epub 20191207. PubMed PMID: 31816315; PubMed Central PMCID: PMC7183415. https://doi.org/10.1016/j.gie.2019.11.044
21. Jirapinyo P, Siranart N, Thompson CC. Endoscopic versus surgical management of recurrent weight gain following sleeve gastrectomy. Gastrointest Endosc 2025. Epub 20251108. PubMed PMID: 41213337. https://doi.org/10.1016/j.gie.2025.11.004
22. Ginsberg GG, Chand B, Cote GA, Dallal RM, Edmundowicz SA, Nguyen NT, et al. A pathway to endoscopic bariatric therapies. Gastrointest Endosc 2011; 74(5): 943–53. PubMed PMID: 22032311. https://doi.org/10.1016/j.gie.2011.08.053.
23. Muniraj T, Day LW, Teigen LM, Ho EY, Sultan S, Davitkov P, et al. AGA Clinical Practice Guidelines on Intragastric Balloons in the Management of Obesity. Gastroenterology 2021; 160(5): 1799–808. PubMed PMID: 33832655. https://doi.org/10.1053/j.gastro.2021.03.003
24. Bischoff SC, Barazzoni R, Busetto L, Campmans-Kuijpers M, Cardinale V, Chermesh I, et al. European guideline on obesity care in patients with gastrointestinal and liver diseases – Joint European Society for Clinical Nutrition and Metabolism / United European Gastroenterology guideline. United European Gastroenterol J 2022; 10(7): 663–720. Epub 20220812. PubMed PMID: 35959597; PubMed Central PMCID: PMC9486502. https://doi.org/10.1002/ueg2.12280
25. Loo JH, Lim YH, Seah HL, Chong AZQ, Tay KV. Intragastric Balloon as Bridging Therapy Prior to Bariatric Surgery for Patients with Severe Obesity (BMI ≥ 50 kg/m. Obes Surg 2022; 32(2): 489–502. Epub 20211117. PubMed PMID: 34787766. https://doi.org/10.1007/s11695-021-05772-5
26. Jirapinyo P, Hadefi A, Thompson CC, Patai Á, Pannala R, Goelder SK, et al. American Society for Gastrointestinal Endoscopy-European Society of Gastrointestinal Endoscopy guideline on primary endoscopic bariatric and metabolic therapies for adults with obesity. Endoscopy 2024; 56(6): 437–56. Epub 20240419. PubMed PMID: 38641332. https://doi.org/10.1055/a-2292-2494
27. Eisenberg D, Shikora SA, Aarts E, Aminian A, Angrisani L, Cohen RV, et al. 2022 American Society of Metabolic and Bariatric Surgery (ASMBS) and International Federation for the Surgery of Obesity and Metabolic Disorders (IFSO) Indications for Metabolic and Bariatric Surgery. Obes Surg 2023; 33(1): 3–14.
PubMed PMID: 36336720; PubMed Central PMCID: PMC9834364. https://doi.org/10.1007/s11695-022-06332-1
